روان پریشی
اختلال های روان پریشی یا جنون
Psychosis
دیوانه در مقابل عاقل به کسی گفته میشود که نمیتواند به درستی از عقل اش استفاده کند. به چنین فردی مجنون گفته می شود؛
روانپریش ها در اصطلاح عامه، دیوانه، و در اصطلاح فقهی و حقوقی جزو مجانین محسوب میشوند.
روانپریشی یا سایکوزیس به معنای وضعیت روانی غیرطبیعی ای است که در روانپزشکی برای بیان حالت «از دست رفتن توانایی تفریق واقعیت از خیال » بکار می رود .
سایکوز به انواع متعددی ازاختلالات روانی اطلاق میشود که در طول آنها بیمار فقط دچار توهم و هذیان شود.
هر گاه این افراد به اختلالات شخصیتی نیز دچار شوند، بیماری شان جنون یا سایکوز نامیده می شود، که مشخصاً شامل دو مشخصه است :
هذیان (بیان غیر عمد درک نادرست از وقعیات ) و توهم (دیدن یا شنیدن غیر عمد چیزی که اساسا نبوده و نیست).
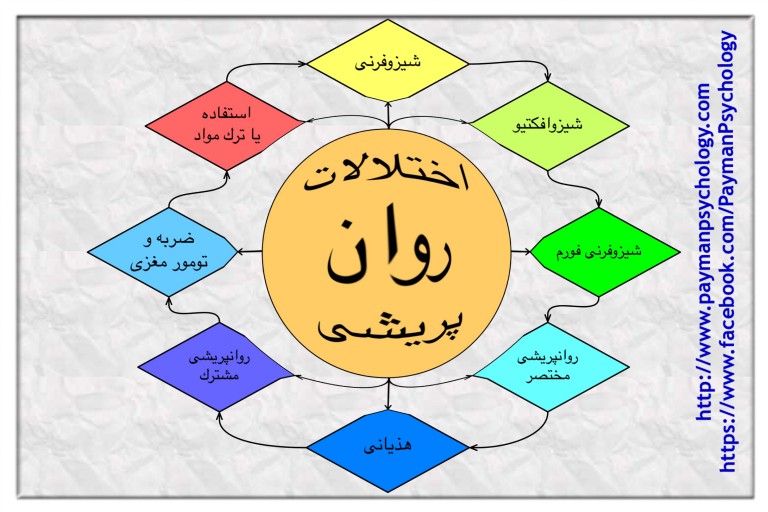
اختلالات روان پریشی مانند اسکیزوفرنی (شیزو فرنی یا دوپارگی مغز) یک گروه از بیماری های جدی تاثیر گذار بر ذهن هستند.
این بیماری ها توانایی فکر کردن واضح فرد را مختل می کنند. بیمار نمی تواند خوب قضاوت کند،نمی تواند واکنش عاطفی نشان دهد،نمی تواند ارتباط موثر برقرار کند،نمی تواند واقعیت را درک کند،و نمی تواند رفتار مناسب داشته باشد.
هنگامی که علایم شدید باشند، افراد مبتلا به اختلالات روان پریشی دچار مشکل تماس با واقعیت می شوند، و اغلب قادر به برآوردن خواسته های عادی زندگی روزانه خود نمی باشند.

انواع اختلالات روان پریشی
1. اسکیزوفرنی: شیزو فرنی یا دوپارگی مغز.
افراد بیمار تغییرات رفتاری و علائم دیگری مانند هذیان و توهم دارند.
بیماری باید بیشتر از شش ماه ادامه داشته باشد و عملکرد بیمار در محل کار، مدرسه و اجتماع معمولا معمولا مختل میگردد.
2. اسکیزوافکتیو: بیمار علائم دو اختلال اسکیزوفرنی و اختلالات خلق و خوی، مانند افسردگی یا اختلال دوقطبی را با هم از خود نشان میدهد.
3. اسکیزوفرین: افراد دارای علائم اسکیزوفرنی، اما تنها بین یک و شش ماه.
4. روان پریشی مختصر: افراد دارای این بیماری، دوره های کوتاه مدت ناگهانی رفتار روان پریشی دارند. عود روان پریشی، اغلب در واکنش به یک رویداد بسیار استرس زا، مانند مرگ در خانواده است. دوره ها معمولا کمتر از یک ماه هستند و بازگشتشان سریع است.
5. هذیانی: افراد دارای این بیماری متوهم به باورهای ثابت نادرست هستند. مانند نوهم دنبال شدن، توطئه و یا داشتن یک بیماری. این توهم ها باید برای حداقل یک ماه باقی بمانند.
6. روان پریشی مشترک: این بیماری هنگامی رخ می دهد که یک فرد در یک رابطه، توهم فرد دیگر را برای خودش باور و تصویب می کند.
7. روان پریشی ناشی از مواد: با استفاده یا ترک برخی مواد توهم زا ایجاد می شود. موادی مانند کرک کوکائین.
8. اختلال روان پریشی ناشی از وضعیت پزشکی: توهم، هذیان، و یا سایر علائم ممکن است ناشی از بیماری دیگری مانند ضربه یا تومور مغزی باشد.
9. پارافرنیا: این یک نوع اسکیزوفرنی است که در اواخر عمر افراد مسن رخ می دهد.
علائم اختلال روان پریشی
علایم اصلی
• توهم
توهم تجربه غیر معمول حسی یا برداشت از چیزهایی است که در واقع وجود ندارند، مانند دیدن چیزهایی که وجود ندارد، شنیدن صداها، بو ها، یا طعم و مزه عجیب در دهان، و یا احساسی بر روی پوست بدون علت.
• هذیان
هذیان باورهای غلط متداوم و سازمان یافته ای هستند که حتی پس از دریافت اطلاعات دقیق و منطقی دور رفتنی نیستند. مثلاً، کسی باور دارد که غذای خاصی مسموم است، حتی اگر ثابت شود که غذا خوب است، باز هم از توهم رنج می برد.
سایر علائم شایع
• گفتار آشفته و نامنسجم
• تفکر اشتباه و گیج بودن
• رفتار عجیب و غریب، و احتمالاً خطرناک
• حرکات آهسته و یا غیر معمول
• عدم علاقه به بهداشت شخصی
• عدم علاقه به فعالیت
• ایجاد مشکلات در مدرسه یا محل کار و یا در روابط
• سردی، احساس جدایی و ناتوانی در بیان احساسات
• نوسانات خلقی، افسردگی یا شیدایی یا دوقطبی
علل
عوامل ارثی – ژنتیکی،
فشار های خیلی شدید روانی، جسمی و محیطی که به دلیل آمادگی از قبل در عوامل ژنتیکی، باعث ظهور بیماری می شوند،
الکل و داروهای خاص ،
بیماریهای دوقطبی(مانیا افسردگی)،
تومورهای مغزی،
صرع،
افسردگی سایکوتیک،
اسکیزوفرنی،
زوال عقل (مانند آلزایمر)،
سکته مغزی.
تفاوت میان اختلالات روانپریشی و روان نژندی (سایکوتیک و نوروتیک)
روان پریشی نوعی نابسامانی روانی است که فرد مبتلا، با دنیای واقعی ارتباط برقرار نمی کند و درک صحیحی از واقعیات ندارد،مثل بیمارانی که دچار توهم و جنون هستند. از شاخص ترین آنها می توان به اضطراب، وسواس، افسردگی، ترس های مرضی و هیستری اشاره کرد.
بیماران دچار اختلال شخصیت مرزی بین این ۲ گروه قرار می گیرند.
اختلالات نوروتیک اشاره به بیماری هایی دارد که فرد از وجود آن، خودش رنج می برد اما برای جامعه بی خطر است.
گاه افراد سایکوتیک اختلال شخصیت نیز دارند. جنون يا سایکوز نوعی قطع ارتباط با واقعیت است.
بيماريهاي روان پريشی درصد کمی از بيماریهای پزشکی را شامل می شوند و تنها پنج درصد بيماریهای روانپزشکی در اين مقوله قرار دارند
و در کل جمعيت شيوعی در حدود يک درصد دارند .
شکایات منجر به مراجعه: بیماران ممکن است حالات زیر را تجربه کنند :
▪ شنیدن صداها
▪ ترس ها یا عقاید عجیب وغریب
▪ سردرگمی (Confusion)
خانواده ها ممکن است به دلیل تغییرات غیرقابل توجیه دررفتار جویای کمک شوند.
چنین تغییراتی شامل رفتار عجیب یا رعب آور میشود (گوشه گیری،بدبینی، تهدید).
برجسته ترین تفاوت اختلال سایکوتیک و نوروتیک در درجه آگاهی فرد نسبت به حالت خود است. مثلا شخص نوروتیک توهم دارد و صحنه هایی را می بیند که با واقعیت جور نیست، خودش می داند که اینها پوچ و بی اساس است و باید به دنبال درمان باشد. اما کسی که مبتلا به اختلالات سایکوتیک است تمام آنچه را که در توهم می بیند یا خیال می کند، واقعی محسوب می کند و در خود نیازی به درمان نمی بیند. نمونه ی بارز اختلالات سایکوتیک اسکیزوفرنی و دوقطبی است.
اختلالات سايكوتيك
اختلالات سایکوتیک بیماری هایی را شامل می شود که هذیان و توهم دارند و ممکن است برای جامعه خطر داشته باشد.
در درمان این بیماران دارو حرف اول را می زند. اختلالات سايكوتيك به ميزان زيادی سنجش واقعيت را مختل مي كنند.
تشخيص های اختصاصی به ماهيت و مدت علايم و علت آن در هنگام تشخيص بستگی دارند.
درمان
درمان بسته به علت جنون متفاوت است. در اکثر مواردبستری شدن در بیمارستان های اعصاب و روان لازم است. داروهایی که توهمات شنوایی (“صداهای شنیده شده”) و هذیانها را کاهش می دهند، و تفکر و رفتار را پایدار می کنند، (داروهای سایکوتیک) مکمل هستند یعنی اغلب به تنهایی موثر نمی باشند..
گروه درمانی یا مشاوره روان شناسانه نیز کمک کننده است.
دارودرمانی
نسل اول آنتی سایکوتیکها
1. بوتیروفنون ها مانند هالوپریدول و دروپردیول
2. فنوتیازین ها مانند کلرپرومازین، فلوفنازین، تیوریدازین، تری فلوپرازین و پرومتازین
3. تیوگزانتین ها مانند تیوتیکسن و فلوپنتیکسول
نسل دوم آنتی سایکوتیکها (جدیدترند) مانند الانزاپین ، کلوزاپین ، ریسپریدون ، کوئتیاپین ، زیپراسیدون
نسل سوم مانند پیپرازول
هالوپریدول (Haloperidol)
رده درمانی: داروهای ضدروانپریشی از دسته بوتیروفنونها.
اشکال دارویی: قرص، آمپول
هالوپریدول برای درمان روانپریشی تجویز میشود. درمان علائم اختلالات حاد و مزمن سایکاتیک مانند اسکیزوفرنی،
حالات مانیک و سایکوز ناشی از دارو همچنین برای درمان مشکلات شدید رفتاری در کودکان و درمان سندرم Tourette (تورت)مصرف شود.
هالوپریدول اثر درمانی خود را عمدتاً با انسداد گیرندههای دوپامینی اعمال مینماید.
گیرندههای آلفا-آدرنرژیک و موسکارینی نیز توسط هالوپریدول تا حدودی مسدود میشوند.
آرامش بیش از حد و خوابآلودگی، بیثباتی خلقی، کابوسهای شبانه، بیخوابی، تحریک و سرخوشی .
در مصارف طولانی مدت دیسکینزی دیررس ممکن است ایجاد گردد.
دیسکینزی (Dyskinesia) یک اختلال حرکتی است که اغلب شامل کندی حرکات ارادی یا حرکات مکرر غیر ارادی مانند تیک و کره است.
آثار ضد موسکارینی نظیر یبوست، خشکی دهان، احتقان بینی، احتباس ادرار و تاری دید نیز به ندرت بروز مینماید.
عوارض خارج هرمی خصوصاً واکنشهای دیستونیک و آکاتزی، بخصوص در تیروئید سمیشایع تر میباشند.
عوارضی از قبیل خستگی و ضعف گاهی بروز مینماید.
تری فلوپرازین ( Trifluoperazine)
رده درمانی: داروهای ضد روانپریشی
اشکال دارویی: قرص و آمپول
تری فلوپرازین در درمان روانپریشی بکار میرود، و در درمان اضطراب ، سرگیجه و تهوع نیز کاربرد.
تری فلوپرازین از گروه فنوتیازینها است. مکانیسم اصلی اغلب این داروها مهار گیرنده های دوپامینی در سلولهای مغز است.
عوارض: کاهش فشار خون , یبوست , خشکی دهان , خواب آلودگی، سرگیجه، سردرد، بی قراری، مشکلات خواب،
اختلال حافظه یا تمرکز، سبکی سر، تهوع، استفراغ، اسهال، تغییرات اشتها یا وزن، مشکلات پستان، تغییر در قاعدگی و اختلالات جنسی
اختلال روانگسیختگی
روانگسیختگی يا شيزوفرنى
روانگسیختگی یا اسکیزوفرنی یا شیزوفرنی ، یک اختلال روانی است که مشخصهٔ آن ازکارافتادگی فرایندهای فکری و پاسخگویی عاطفی ضعیف است. این بیماری در بین همهٔ بیماری های عمدهٔ روان شناختی از همه وخیم تر میباشد و معمولاً خود را به صورت توهم شنیداری، توهم های جنون آمیز یا عجیب و غریب، یا تکلم و تفکر آشفته نشان میدهد، و با اختلال در عملکرد اجتماعی یا شغلی قابل توجهی همراه است. شروع علائم معمولاً در دوران نوجوانی رخ میدهد.
به نظر میرسد ژنتیک، محیط اولیه، نوروبیولوژی، و فرایندهای روانی و اجتماعی از عوامل مهم مؤثر باشند؛ ۴۰ درصد از بیماران مبتلا به اسکیزوفرنی چپ دست بودهاند به نظر میرسد برخی از مواد مخدر تفریحی و داروها باعث ایجاد یا بدتر شدن علایم میشوند. پژوهش حاضر بر روی نقش نوروبیولوژی متمرکز شده است، اگر چه هیچ علت ارگانیک مجزایی یافت نشده. ترکیب بسیار محتمل علائم بحث هایی را در مورد اینکه آیا تشخیص نشان دهندهٔ یک اختلال واحد است یا تعدادی از سندرم های گسسته، بر انگیخته شده است. اسکیزوفرنی به معنی «ذهن گسیخته» نیست و همانند اختلال شخصیت تجزیهای نمیباشد- که به عنوان «اختلال شخصیت چندگانه» یا «هویت پریشی» نیز شناخته میشود – شرایطی که اغلب در ادراک عمومی با آن اشتباه گرفته میشود.
نقطه اتکای درمان، داروهای آنتی سایکوتیک (ضد جنون) است، که عمدتاً فعالیت گیرنده دوپامین (و گاهی اوقات سروتونین) را سرکوب میکنند. درمان روانی و توان بخشی حرفهای و اجتماعی نیز در درمان مهم هستند. در موارد جدیتر – که امکان ایجاد خطر برای شخص بیمار و دیگران وجود دارد – ممکن است به بستری اجباری نیاز باشد، اگر چه ماندن در بیمارستان در حال حاضر کوتاهتر و کمتر از آن چیزی است که زمانی مرسوم بود.
اختلال عمدتاً ادراک را تحت تأثیر قرار میدهد، اما معمولاً به مشکلات مزمن در رفتار و احساسات نیز می انجامد. افراد مبتلا به اسکیزوفرنی در معرض شرایط اضافی (همراه بیماری) هستند، از جمله افسردگی اساسی و اختلال اضطراب؛ احتمال سوء مصرف مواد مخدر در طول زندگی تقریباً ۵۰٪ است. مشکلات اجتماعی از قبیل بیکاری طولانی مدت، فقر و بی خانمانی، شایع هستند. امید به زندگی متوسط افراد مبتلا به این اختلال به دلیل افزایش مشکلات سلامت جسمی و نرخ خودکشی بالاتر (حدود ۵٪) ۱۲ تا ۱۵ سال کمتر از کسانی که مبتلا به آن نیستند.
فرد مبتلا به اسکیزوفرنی ممکن است دچار توهم هایی شود (که اغلب به صورت شنیدن صداها گزارش شده است)، خیالات (اغلب عجیب و غریب یا سرکوب گرانه در طبیعت) و آشفتگی فکری و کلامی می باشند. مورد دوم ممکن است از دست دادن قطار اندیشه، تا جملات با اتصال نامنظم در معنی، تا تناقض شناخته شده به عنوان آشفته گویی در موارد حاد متغیر باشد. گوشهگیری اجتماعی، نامرتبی لباس و بهداشت، و از دست دادن انگیزه و قضاوت تماماً موارد عادی موجود در اسکیزوفرنی میباشند. اغلب الگوی قابل مشاهدهای از مشکل عاطفی وجود دارد، برای مثال عدم پاسخگویی به محرکات. اختلال در شناخت اجتماعی با اسکیزوفرنی مرتبط است، همچنین علائم پارانویا؛ انزوای اجتماعی به طور معمول اتفاق میافتد. همچنین معمولاً مشکلات در کار و حافظهٔ بلند مدت، توجه، عملکرد اجرایی، و سرعت پردازش رخ میدهد. در یک زیرگروه غیر معمول، فرد ممکن است تا حد زیادی ساکت باشد، در وضعیتهای حرکتی عجیب و غریب، یا در جلوه های بیموردی از اضطراب قرار بگیرد، که همهٔ اینها نشانههایی از جنون جوانی میباشند
اواخر نوجوانی و اوایل دوران بلوغ، دورههای اوج شروع بیماری اسکیزوفرنی میباشند، که سالهای بحرانی توسعهٔ اجتماعی و حرفهای یک نوجوان است. در ۴۰٪ از مردان و ۲۳٪ از زنان مبتلا به اسکیزوفرنی، این مهم قبل از سن ۱۹ سالگی خود را نمایان میکند. برای به حداقل رساندن گستردگی اختلال مرتبط با اسکیزوفرنی، به تازگی کار بسیاری برای شناسایی و درمان مرحلهٔ علائم اولیه (قبل از شروع) بیماری به انجام رسیده است، که تا ۳۰ ماه قبل از شروع علائم قابل تشخیص است. کسانی که بیماری اسکیزوفرنی آنها در حال پیشرفت است ممکن است علائم گذرا یا خود محدودگری روانی و علائم نامعین کناره گیری از اجتماع، تحریک پذیری، بیقراری، و عدم مهارت حرکتی را در طول مرحلهٔ ابتدایی بیماری تجربه کنند.
علائم مثبت و منفی
اسکیزوفرنی اغلب با واژههای علائم مثبت و منفی (فقدان) شرح داده میشود.
علائم مثبت، آنهایی هستند که اکثر افراد به طور عادی تجربه نمی کنند، اما در افراد مبتلا به اسکیزوفرنی موجود می باشند. آنها میتوانند شامل هذیان، اختلال افکاری و گفتاری، و توهم لمسی، شنوایی، بصری، بویایی و چشایی باشند، و معمولاً به عنوان جلوه ای از جنون در نظر گرفته شوند. به طور معمول توهمات نیز مرتبط با محتوای مقولهٔ خیال میباشند. عموماً علائم مثبت خوب به دارو پاسخ میدهند.
علائم منفی فقدانی از پاسخهای عاطفی طبیعی یا سایر فرایندهای فکری میباشند، و کمتر به دارو پاسخ میدهند. آنها معمولاً شامل یکنواختی عاطفی یا کمبود عاطفه و احساس، فقر بیان (عجز گویایی)، ناتوانی در تجربهٔ خوشی و لذت (فقدان لذت)، عدم تمایل به تشکیل روابط (بی تفاوتی اجتماعی)، و فقدان انگیزه (فقدان اراده) می شوند. تحقیقات نشان میدهد که نشانه های منفی نسبت به علائم مثبت بیشترین تأثیر را در کیفیت زندگی ضعیف، ناتوانی عملکردی، و بار مسئولیتی که بر دوش دیگران است دارند. اغلب افراد با علائم منفی برجسته دارای سابقهٔ ناموزونی قبل از شروع بیماری می باشند، و اغلب پاسخ به دارو محدود میباشد.
تشخیص
برای تشخیص ابتلاء به اسکیزوفرنی، سه معیار مشخص باید در نظر گرفته شود
A. علائم مشخصه: دو یا چند مورد زیر، که هر یک برای مدت طولانی در طول یک دوره یک ماهه وجود دارند
1. توهمات
2. وهم و خیالات
3. سخنان آشفته، که جلوه ای از اختلال در تفکر رسمی میباشد.
4. رفتار به شدت آشفته (مانند نامناسب لباس پوشیدن، اغلب گریه کردن) یا رفتار جنون جوانی
5. علائم منفی: تحت تأثیر کم توجهی عاطفی (فقدان یا کمبود در پاسخ عاطفی) قرار گرفتن، عجز گویایی (فقدان و یا کمبود در گفتار)، و یا نداشتن اختیار و اراده (فقدان یا کمبود انگیزه).
اگر توهم ها عجیب و غریب تشخیص داده شوند، یا یک صدای آمیخته با صحبتهای بیمار همزمان با انجام گرفتن اعمال بیمار یا شنیدن دو یا چند صدا که درحال گفتگو با یکدیگر هستند را توهم شنیداری بحساب بیاوریم، تنها علائم بالا کاربرد دارند. ملاک اختلال در سخن زمانی قابل مشاهده است که به اندازه کافی بطور قابل ملاحظه اختلال در ارتباطات شدید باشد.
B. اختلال در عملکرد اجتماعی یا شغلی: برای مدت قابل توجهی از زمان شروع اختلال، یک یا چند منطقه عمده از عملکرد مانند کار، روابط بین فردی، یا مراقبت از خود، به طور قابل توجهی پایین تر از سطح به دست آمده قبل از شروع اختلال میباشند.
C. طول مدت قابل توجه: علائم مداوم اختلال به مدت حداقل شش ماه ماندگار میباشند. این دوره شش ماهه، باید حداقل یک ماه از علائم را کاهش دهد.
اگر نشانههای اختلال برای بیش از یک ماه ولی کمتر از شش ماه نمایان شوند، تشخیص اختلال حالت اسکیزوفرین عملی میباشد. علائم روان پریشی که کمتر از یک ماه به طول می انجامند ممکن است به عنوان اختلال روانی کوتاه تشخیص داده شود، و در شرایط مختلف ممکن است به عنوان اختلال روانی غیرقابل تشخیص دسته بندی شود. در صورتی که نشانه های اختلال خلقی به طور قابل ملاحظه ای نمایان شوند اسکیزوفرنی قابل تشخیص نمیباشد. اگر چه اختلال schizoaffective قابل تشخیص است، یا اگر نشانههای اختلال پیش رونده فراگیر نمایان شوند مگر این که هذیان یا توهم برجسته نیز وجود داشته باشند، یا اگر علائم مستقیماً نتیجه فیزیولوژیکی شرایط یا موارد یک پزشک عمومی، مانند سوء استفاده از مواد مخدر یا داروها باشند، اسکیزوفرنی قابل تشخیص نمیباشد.
زیر گروهها
A. نوع پارانویایی (هذیانی): توهمات یا توهمات شنیداری نمایان میشوند، اما اختلال در تفکر، رفتار آشفته، یا تملق عاطفی نمایان نمیشوند. توهمات سرکوب گرانه و یا پر آب و تاب هستند، اما علاوه بر این، آیتم های دیگری مانند حسادت، مذهب، و یا شکایت جسمانی نیز ممکن است وجود داشته باشند
B. نوع نامنظم: به نام «اسکیزوفرنی جنون جوانی» معروفند. جایی که اختلال فکری و عاطفه یکنواخت با هم وجود دارند
C. نوعی از جنون جوانی: این موضوع ممکن است تقریباً ناشی از بی حرکتی و یا جلوه ای از آشفتگی، حرکات بی هدف و بی مورد باشد. علائم میتوانند شامل نداشتن هوشیاری نسبی یا کامل جنون جوانی و انعطاف پذیری باشند.
D. نوع نامشخص: علائم روان پریشی نمایانند، اما معیاری برای انواع پارانوئید، آشفتگی، یا جنون جوانی دیده نمیشود.
E. نوع باقی مانده: که در آن علائم مثبت فقط در یک حساسیت پایین نمایانند
F. افسردگی پس از اسکیزوفرنی: بروز افسردگی پس از یک بیماری اسکیزوفرنی که در آن سطح پایینی از علائم اسکیزوفرنی هنوز هم ممکن است وجود داشته باشند.
G. اسکیزوفرنی ساده: گسترش بی سر و صدا و پیشرونده علائم شاخص منفی بدون هیچ سابقه ای از حالات روانی
تفاوت
علائم روان پریشی ممکن است در بسیاری از اختلالات روانی دیگر موجود باشند، از جمله اختلال دوقطبی، اختلال شخصیت مرزی، مسمومیت با مواد مخدر و جنون ناشی از مواد مخدر. توهمات («غیر-عجیب و غریب») نیز اختلال توهم، و برداشت های اجتماعی در اختلال اضطراب اجتماعی، اختلال شخصیت گریزی و اختلال شخصیت موجود هستند. اسکیزوفرنی با اختلال وسواس همراه است، به طور قابل توجه بیشتر از آن است که بتوان به صورت شانسی در مورد آن بحث کرد، گر چه وسواسی که از توهمات اسکیزوفرنی رخ میدهد را به سختی میتوان تشخیص داد
بیشتر پزشکان عمومی و اعصاب و روان ممکن است ملزم به رد کردن بیماری های پزشکی شوند که ممکن است به ندرت حاصل از علائمی شبیه اسکیزوفرنی روانی، مانند: آشوب و اضطراب متابولیک، عفونت سیستماتیکی، سفلیس، HIV عفونت، صرع، و ضایعات مغز باشند. ممکن است رد کردن هذیان، که میتواند نشانه توهمات دیداری، شروع حاد و متغیر سطح هوشیاری، و نشانه بیماری زمینه ای باشد لازم باشد. تحقیقات به طور کلی به منظور عود کردن تکرار نمی شوند مگر اینکه نشانه «طبی» خاصی باشد یا ممکن است عوارض جانبی از دارو ضد جنون وجود داشته باشد.
طیف اسکیزوفرنی
طیف اسکیزوفرنی و اختلالات روان پریشی
طیف اسکیزوفرنی و اختلالات روان پریشی دیگر، اسکیزوفرنی، اختلالات روان پریشی دیگر، و اختلال اسکیزوتایپی (شخصیت) را شامل می شود.
این اختلالات با نابهنجاریهایی در یک یا چند مورد از پنج زمینه زیر مشخص شده اند:
هذیانها، توهمات، تفکر و گفتار آشفته، رفتار حرکتی بسیار آشفته یا نابهنجار (از جمله کاتاتونی)، و نشانه های منفی.
انواع اختلالات روانپریشی: اختلال شخصیت اسکیزوتایپی – اسکیزوفرنی – اختلال اسکیزوتایپی (شخصیت) – انواع فرعی اختلالات هذیانی – اختلال روانپریشی کوتاه مدت – اختلال اسکیزوفرنی فرم – اختلال اسکیزوافکتیو – اختلال روانپریشی ناشی از مواد و یا دارو – اختلال روانپریشی ناشی از بیماری جسمانی دیگر – کـاتـاتـونـی – اختلال کاتاتونیک ناشی از بیماری جسمانی دیگر – کاتاتونی نامشخص – طیف اسکیزوفرنی مشخص دیگر و اختلال روانپریشی دیگر – طیف اسکیزوفرنی و اختلال روانپریشی نامشخص دیگر
I. هذیانها
هذیان ها عقاید ثابتی هستند که با وجود شواهد مغایر، پذیرای تغییر نیستند. محتوای آنها میتواند انواع موضوعات را در بر داشته باشد. (مثل گزند و آسیب، ارجاعی، جسمانی، مذهبی، بزرگ منشی).
هذیان های گزند و آسیب (یعنی، اعتقاد به اینکه فرد قرار است توسط کسی، سازمانی، یا گروه دیگری صدمه ببیند، مورد هجوم قرار بگیرد، و غیره) خیلی شایع هستند. هذیان های ارجاعی (یعنی، اعتقاد به اینکه حرکات ایما و اشاره، اظهارات، علایم محیطی، و غیره به سمت خویشتن هدایت شده اند) نیز شایع هستند. هذیان های بزرگمنشی (یعنی، زمانی که فرد باور دارد توانایی ها، ثروت، یا شهرت استثنایی دارد) و هذیان های شهوانی (یعنی، وقتی فرد به غلط باور دارد که فرد دیگری به غلط عاشق اوست) نیز دیده شده اند. هذیانهای پوچ انگاری یا نفی اعتقاد به اینکه فاجعه عمده ای روی خواهد داد را شامل میشود، و هذیانهای جسمانی بر دل مشغولی درباره سلامتی و کارکرد اندام بدن تمرکز دارد.
هذیان ها در صورتی عجیب و غریب انگاشته میشوند که غیرقابل قبول باشند و برای همتایان همان فرهنگ قابل درک نباشند و از تجربیات زندگی عادی حاصل نشده باشند. نمونه ای از هذیان عجیب و غریب، این عقیده است که یک نیروی بیرونی، اندامهای بیرونی او را برداشته و اندامهای فرد دیگری را جایگزین آن کرده است بدون اینکه هر گونه زخمی بر جای گذاشته باشد. نمونه ای از هذیانی که عجیب و غریب نیست، این عقیده است که فرد تحت نظر پلیس قرار دارد، در حالی که دلیل قانع کننده ای برای آن وجود ندارد. هذیان هایی که از دست دادن کنترل بر ذهن یا بدن را ابراز میکنند عموماً عجیب و غریب محسوب می شوند؛ اینها عبارتند از اعتقاد به اینکه افکار فرد توسط نیروهای بیرونی «ربوده شده اند» (ربایش فکر)، اینکه افکار بیگانه ای در ذهن فرد قرار داده شده است (تحمیل فکر)، یا نیروهای بیرونی، بر بدن یا اعمال فرد تأثیر گذارند یا آنها را دستکاری میکنند (هذیانهای کنترل).
گاهی متمایز کردن هذیان از عقیده ای که فرد اعتقاد راسخ به آن دارد دشوار است و تا اندازه ای به میزان اعتقاد به عقیدهای که فرد دارد، با وجود شواهد مغایر درباره درستی آن، بستگی دارد.
II. توهمات
توهمات، تجربیات شبه ادراک هستند که بدون محرک بیرونی روی میدهند، آنها واضح و روشن هستند، از نیرو و تأثیر ادراک های بهنجار برخوردارند، و تحت کنترل ارادی نیستند. توهمات میتوانند در هر رسانه حسی روی دهند، اما توهمات شنیداری در اسکیزوفرنی و اختلالات مربوط، بسیار شایع هستند. توهمات شنیداری معمولاً به صورت صداهای آشنا یا ناآشنا تجربه میشوند، که به صورت مجزا از افکار خود فرد درک میشوند. توهمات باید در زمینه دستگاه های حسی مشخص روی دهند؛ هذیان هایی که در حال به خواب رفتن (خواب آور) یا بیدار شدن (خواب زدا) روی میدهند در دامنه تجربه عادی محسوب میشوند. توهمات میتوانند در برخی موقعیت های فرهنگی، بخش عادی تجربه مذهبی باشند.
III. تفکر (گفتار) آشفته
تفکر آشفته (اختلال فکری صوری) معمولاً از گفتار فرد استنباط میشود. امکان دارد فرد از یک موضوع به موضوع دیگر جابجا شود (انحراف افکار یا تداعی های سست و نامنسجم). جوابها به سوالات ممکن است به طور غیرمستقیم ربط داشته یا کاملاً بی ربط باشند (حاشیه ای بودن). به ندرت، گفتار ممکن است آنچنان به شدت آشفته باشد که تقریباً غیرقابل درک بوده و از نظر ساختار زبانی به زبان پریشی دریافتی شباهت داشته باشد (گسیختگی یا «سالاد کلمه»). چون گفتار به طور خفیف آشفته، شایع و غیر اختصاصی است، این نشانه باید به قدر کافی شدید باشد که ارتباط موثر را مختل کند. اگر فردی که تشخیص را میدهد، زمینه زبانی متفاوت با زمینه فردی که مورد ارزیابی قرار میگیرد داشته باشد، ارزیابی کردن شدت این اختلال میتواند دشوار باشد. تفکر یا گفتار نه چندان آشفته ممکن است در طول دوره های مقدماتی یا باقیمانده اسکیزوفرنی روی دهد.
IV. رفتار حرکتی بسیار آشفته یا نابهنجار (از جمله کاتاتونی)
رفتار حرکتی بسیار آشفته یا نابهنجار میتواند خود را به شیوه های مختلف آشکار سازد که از «حماقت» بچگانه تا سراسیمگی غیرقابل پیش بینی گسترش دارد. مشکلات میتوانند در هر نوع رفتار هدفمند مورد توجه قرار گیرند که به مشکلاتی در انجام دادن فعالیت های زندگی روزمره منجر میشوند.
رفتارکاتاتونیک افزایش محسوس در واکنش پذیری به محیط است. این رفتار از مقاومت در برابر دستورات (منفی گرایی)؛ تا حفظ کردن وضع اندامی خشک، نامناسب یا عجیب و غریب؛ تا فقدان کامل پاسخ های کلامی و حرکتی (لالی و بهت) گسترش دارد. این رفتار همچنین میتواند فعالیت حرکتی بی هدف و مفرط را بدون علت آشکار، در برگیرد (برانگیختگی کاتاتونیک). ویژگی های دیگر عبارتند از حرکات قالبی تکراری، خیره شدن، شکلک درآوردن، لالی، و بازگو کردن گفتار. گرچه کاتاتونی از لحاظ تاریخی با اسکیزوفرنی ارتباط داشته ، اما نشانه های کاتاتونیک غیراختصاصی هستند و میتوانند در اختلالات روانی دیگر (مثل اختلالات دوقطبی یا افسردگی همراه با کاتاتونی) و بیماریهای جسمانی (اختلال کاتاتونیک ناشی از بیماری جسمانی دیگر) نیز روی دهند.
V. نشانه های منفی
نشانه های منفی بخش قابل ملاحظه ای از بیماری مرتبط با اسکیزوفرنی را توجیه میکنند، ولی در اختلالات روانپریشی دیگر کمتر برجسته هستند. دو نشانه منفی اسکیزوفرنی خیلی برجسته اند: کاهش ابراز هیجانی و بی ارادگی. کاهش ابراز هیجانی، کاهش هایی را در ابراز هیجانات در چهره، تماس چشمی، آهنگ صدا، و حرکات دست، سر، و صورت که معمولاً تأکید هیجانی به گفتار میدهند، شامل میشود. بی ارادگی کاهش انگیزش در فعالیت های هدفمندی است که خود فرد آنها را آغاز میکند. امکان دارد فرد برای مدت طولانی بنشیند و به شرکت کردن در کار یا فعالیت های اجتماعی، علاقه کمی نشان دهد.
نشانه های منفی دیگر عبارتند از فقدان گفتار، فقدان احساس لذت، و فقدان معاشرت. فقدان گفتار با کاهش صحبت کردن آشکار میشود. فقدان احساس لذت کاهش توانایی لذت بردن از محرکهای مثبت یا کاهش یادآوری لذتی است که قبلاً تجربه شده است. عدم معاشرت به بی علاقگی آشکار به تعامل های اجتماعی اشاره دارد و ممکن است با بی ارادگی ارتباط داشته باشد، اما میتواند جلوه ای از فرصتهای محدود برای تعامل های اجتماعی نیز باشد.
اختلالات این فصل
این فصل در راستای آسیب شناسی روانی سازمان یافته است. متخصصان بالینی ابتدا باید بیماریهایی را در نظر بگیرند که به ملاکهای کامل برای اختلال روانپریشی نمیرسند یا به یک زمینه از آسیب شناسی روانی محدود هستند. بعداً باید بیماریهایی را در نظر بگیرند که از نظر زمانی محدود هستند. سرانجام اینکه، تشخیص اختلال طیف اسکیزوفرنی، کنار گذاشتن بیماری را که میتواند موجب روانپریشی شود، ایجاب میکند.
1. اختلال شخصیت اسکیزوتایپی
اختلال شخصیت اسکیزوتایپی در این فصل ثبت شده، در محدود طیف اسکیزوفرنی محسوب شده است، اما شرح کامل آن در فصل «اختلالات شخصیت» یافت میشود. تشخیص اختلال شخصیت اسکیزوتایپی، الگوی فراگیر کمبودهای اجتماعی و میان فردی، از جمله کاهش توانایی برقرار کردن روابط صمیمی؛ تحریف های شناختی یا ادراکی، و نابهنجاری های رفتار را که معمولاً در اوایل بزرگسالی شروع میشوند، اما در برخی موارد برای اولین بار در کودکی و نوجوانی آشکار میشوند، دربرمیگیرد. نابهنجاری عقاید، تفکر، و ادراک برای تشخیص اختلال روانپریشی، زیر آستانه قرار دارند. دو اختلال با نابهنجاریهایی مشخص شده اند به یک زمینه روانپریشی محدود میشوند: هذیانها یا کاتاتونی. اختلال هذیانی با حداقل یک ماه هذیانها، اما نه نشانه های روانپریشی دیگر، مشخص میشود. کاتاتونی بعداً در این فصل و بیشتر در این بحث، شرح داده شده است.
اختلال روانپریشی کوتاه مدت بیش از ۱ روز ادامه یافته و ظرف ۱ ماه کاهش مییابد. اختلال اسکیزوفرنیفرم با جلوه نشانه های برابر با اسکیزوفرنی به جز مدت آن (کمتر از ۶ ماه) و فقدان شرط کاهش در عملکرد، مشخص میشود.
2. اسکیزوفرنی
اسکیزوفرنی دستکم به مدت ۶ ماه ادامه مییابد و حداقل ۱ ماه نشانه های مرحله فعال را شامل میشود. در اختلال اسکیزوافکتیو، دوره خلقی و نشانه های مرحله فعال اسکیزوفرنی با هم روی میدهتد و حداقل ۲ هفته هذیانها یا توهمات بدون نشانه های خلقی برجسته، قبل یا بعد ازآن واقع میشود.
اختلالات روانپریشی ممکن است ناشی از بیماری دیگر باشند. در اختلال روانپریشی ناشی از مواد/دارو، نشانه های روانپریشی به صورت عواقب فیزیولوژیکی مواد مخدر یا سوءمصرف آن، دارو، یا قرارگرفتن در معرض مواد سمی قضاوت میشوند و بعد از این عوامل، متوقف میشوند. در اختلال روانپریشی ناشی از بیماری جسمانی دیگر، نشانه های روانپریشی به صورت پیامد فیزیولوژیکی مستقیم بیماری جسمانی دیگر قضاوت میشوند.
کاتاتونی میتواند در چندین اختلال، ازجمله اختلالات عصبی-رشدی، روانپریشی، دوقطبی، افسردگی، و اختلالات روانی دیگر، روی دهد. این فصل تشخیص های کاتاتونی مرتبط با اختلال روانی دیگر (شاخص کاتاتونی)، اختلال کاتاتونی ناشی از بیماری جسمانی دیگر، و کاتاتونی نامشخص را نیز در بردارد، و ملاک های تشخیصی برای هر سه بیماری با هم شرح داده شده اند.
طیف اسکیزوفرنی مشخص و نامشخص دیگر و اختلالات روانپریشی دیگر برای طبقه بندی جلوه های روانپریشی منظور شده اند که ملاکهای لازم را برای هیچ یک از اختلالات روانپریشی مشخص، یا نشانه شناسی روانپریشی که اطلاعات ناکافی یا مغایر در مورد آنها وجود دارد، برآورده نمیکنند.
ارزیابی نشانه ها و پدیده های بالینی مرتبط در روانپریشی توسط متخصص بالینی
اختلالات روانپریشی ناهمگن هستند، و شدت نشانه ها میتواند جنبه های مهم بیماری، نظیر میزان کمبودهای شناختی یا عصبی-زیستی را پیش بینی کند. برای پیش بردن این حوزه، چارچوب مشروحی برای ارزیابی شدت در بخش ۳ «مقیاس های ارزیابی» منظور شده است که میتواند به برنامه ریزی درمان، تصمیم گیری در مورد پیش آگهی، و پژوهش درباره مکانیزمهای پاتوفیزیولوژیکی کمک کند. بخش ۳ «مقیاسهای ارزیابی» همچنین حاوی ارزیابیهای بعدی نشانه های اصلی روانپریشی است، از جمله توهمات، هذیانها، گفتار آشفته (به جز اختلال روانپریشی ناشی از مواد/دارو و اختلال روانپریشی ناشی از بیماری جسمانی دیگر)، رفتار روانی-حرکتی نابهنجار، و نشانههای منفی، به علاوه ارزیابی های بعدی افسردگی و مانی. شدت نشانه های خلقی در روانپریشی، ارزش پیش آگهی دارد و درمان را هدایت میکند. شواهد فزایندهای وجود دارد مبنی بر اینکه اختلال اسکیزوافکتیو، طبقه بیماری شناسی مجزا نیست. بنابراین، ارزیابیهای بعدی افسردگی و مانی برای تمام اختلالات روانپریشی، متخصصان بالینی را نسبت به آسیب خلقی و نیاز به درمان آن هر وقت که مناسب باشد، هوشیار میکند. مقیاس بخش ۳، ارزیابی بعدی اختلال شناختی را نیز شامل میشود. خیلی از افراد مبتلا به اختلالات روانپریشی، در زمینه های شناختی که وضعیت کارکردی را پیش بینی میکنند، اختلالاتی دارند. ارزیابی و نوروپسیکولوژیکی بالینی میتواند به هدایت تشخیص و درمان کمک کند، ولی ارزیابیهای کوتاه بدون ارزیابی نوروپسیکولوژیکی بالینی میتواند به هدایت تشخیص و درمان کمک کند، ولی ارزیابی های کوتاه بدون ارزیابی نوروپسیکولوژیکی رسمی، اطلاعات مفیدی را در اختیار میگذارند که میتوانند برای مقاصد تشخیصی کافی باشند. آزمودن نوروپسیکولوژیکی رسمی، در صورتی که اجرا شود، باید توسط پرسنل آموزش دیده در زمینه استفاده از ابزارهای آزمودن، اجرا و نمره گذاری شود. اگر ارزیابی نوروپسیکولوژیکی اجرا نشده باشد، متخصص بالینی باید از بهترین اطلاعات موجود برای قضاوت کردن استفاده کند. تحقیق بیشتر درباره این ارزیابیها برای مشخص کردن فایده بالینی آنها ضرورت دارد؛ بنابراین، ارزیابیهای موجود در بخش ۳ باید نمونه نخستین برای تحریک کردن پژوهش بیشتر باشند.
3. اختلال اسکیزوتایپی (شخصیت)
ملاکها و متن مخصوص اختلال شخصیت اسکیزوتایپی را میتوان در فصل «اختلالات شخصیت» پیدا کرد. چون این اختلال بخشی از طیف اسکیزوفرنی اختلالات محسوب شده، در این قسمت از ICD-9 و ICD-10 با عنوان اختلال اسکیزوتایپی نامیده شده است، در این فصل فهرست شده و در فصل «اختلالات شخصیت» DSM-5 به طور مشروح مورد بحث قرار گرفته است.
ملاکهای تشخیصی
وجود یک (یا تعداد بیشتری) هذیان در مدت ۱ ماه یا بیشتر.
ملاک A برای اسکیزوفرنی هرگز برآورده نشده است.
توجه: توهمات، در صورت وجود، برجسته نیستند و با موضوع هذیانی ارتباط دارند (مثل احساس مورد هجوم حشرات قرار داشتن مرتبط با هذیان های هجوم جانوری موذی)
غیر از تأثیر هذیان (هذیانها) یا عواقب آن، عملکرد به طور محسوسی معیوب نیست، و رفتار به طور آشکاری عجیب و غریب یا نامتعارف نیست.
اگر دوره های مانیک یا افسردگی اساسی روی داده باشند، نسبت به مدت دوره های هذیانی، کوتاه بوده اند.
این اختلال ناشی از تأثیرات فیزیولوژیکی مواد یا بیماری جسمانی دیگر نیست و با اختلال روانی دیگر، مانند اختلال بدشکلی بدن یا اختلال وسواس فکری-عملی بهتر توجیه نمیشود.
نوع شهوانی: این نوع فرعی زمانی به کار میرود که موضوع اصلی هذیان این باشد که شخص دیگری عاشق فرد است.
نوع بزرگمنشی: این نوع فرعی زمانی به کار میرود که موضوع اصلی هذیان، اعتقاد به داشتن یا بینش چشمگیر (اما تشخیص داده نشده) یا انجام دادن کشفی مهم باشد.
نوع حسادت: این نوع فرعی زمانی به کار میرود که موضوع اصلی هذیان فرد این باشد که همسر وی بی وفا است.
نوع گزنده و آسیب: این نوع فرعی زمانی به کار میرود که موضوع اصلی هذیان شامل این عقیده فرد باشد که علیه او توطئه چینی، تقلب، جاسوسی میکنند میخواهند او را مسموم کنند، به صورت کینه توزانه بدنامش کنند، مورد هجوم قرار دهند، جلوی دنبال کردن هدف های بلند مدت او را بگیرند.
نوع جسمانی: این نوع فرعی زمانی به کار میرود که موضوع اصلی هذیان، کارکردها یا احساسات جسمانی را در برداشته باشد.
نوع مختلط: این نوع فرعی زمانی به کار میرود که هیچ موضوع هذیانی تنهایی غالب نباشد.
نوع نامشخص: این نوع فرعی زمانی به کار میرود که عقیده هذیانی غالب را نتوان به روشنی تعیین کرد یا در انواع مشخص شرح داده نشده باشد (مثل هذیان های ارجاعی بدون مولفه برجسته گزند و آسیب یا بزرگ منشی).
همراه با محتوای عجیب و غریب: هذیانها در صورتی عجیب وغریب انگاشته میشوند که غیرقابل قبول بوده، غیرقابل فهم بوده، و از تجربیات زندگی عادی به دست نیامده باشند (مثلاً، اعتقاد فرد به اینکه غریبه ای اندامهای داخلی او را برداشته و اندام های شخص دیگری را بدون برجای گذاشتن هر گونه زخم، جایگزین آنها کرده است).
از شاخص های روند زیر فقط باید بعد از مدت ۱ ساله اختلال استفاده شود:
اولین دوره، اکنون در دوره حاد: اولین جلوه اختلال، نشانه تشخیصی تعیین کننده و ملاکهای زمان را برآورده میکند. دوره حاد، دوره زمانی است که در ملاک های نشانه برآورده شده اند.
اولین دوره، اکنون در حالت بهبود نسبی: بهبود نسبی، مدت زمانی است که طی آن بهبودی بعد از دوره قبلی حفظ شده است و ملاکهای مشخص کننده اختلال فقط تا اندازه ای برآورده شده اند.
اولین دوره، اکنون در حالت بهبود کامل: بهبود کامل مدت زمان پس از دوره قبلی است که طی آن هیچ یک از نشانه های خاص اختلال وجود ندارد.
دوره های متعدد، اکنون در دوره حاد
دوره های متعدد، اکنون در حالت بهبود نسبی
دوره های متعدد، اکنون در حالت بهبود کامل
مداوم: نشانه هایی که ملاکهای تشخیصی اختلال را برآورده میکنند در اغلب دوره بیماری باقی مانده اند، به طوری که دوره های نشانه زیر آستانه ای نسبت به کلی، خیلی کوتاه هستند.
توجه: تشخیص اختلال هذیانی میتواند بدون استفاده از این شاخص شدت صورت گیرد.
4. انواع فرعی
در انواع شهوانی، موضوع اصلی هذیان این است که شخص دیگری عاشق فرد است. فردی که این اعتقاد در مورد او وجود دارد معمولاً در جایگاه بالاتری است (مثلا فردی مشهور یا برتر در محل کار)، اما میتواند کاملاً غریبه باشد. تلاشها برای تماس گرفتن با موضوع هذیان، رایج هستند.
در نوع بزرگ منشی، موضوع اصلی هذیان، اعتقاد به داشتن استعداد یا بینشی چشمگیر یا انجام دادن کشفی مهم است. در موارد نادر، ممکن است فرد هذیان داشتن روابط مخصوص با فردی برجسته یا آدم برجسته بودن داشته باشد (در این مورد، ممکن است فرد واقعی به صورت حقه باز و شارلاتان در نظر گرفته شده باشد). هذیانهای بزرگمنشی ممکن است محتوای مذهبی داشته باشند.
درنوع حسادت، موضوع اصلی هذیان، همسر بی وفا است. این عقیده علت واقعی ندارد و بر نتیجه گیریهای نادرست که «شواهد» ناچیزی از آن حمایت میکنند، استوار است (مثل لباس بی نظم). فرد دارای این هذیان معمولاً با همسر مقابله میکند و میکوشد در این بیوفایی خیالی، مداخله کند.
در نوع گزنده و آسیب، موضوع اصلی هذیان، این عقیده فرد را شامل میشود که علیه او توطئه چینی شده، تقلب شده، جاسوسی شده، مورد تعقیب قرار گرفته، مسموم شده، به صورت کینه جویانه بدنام شده، مورد آزار و اذیت قرار گرفته، یا از دنبال کردن هدف های بلند مدت ممانعت شده است. ممکن است بی حرمتی یا تحقیر جزئی، اغراق شود و کانون نظام هذیانی قرار گیرد. امکان دارد فرد مبتلا به اقدامات قضایی یا قانونی تلاشهای مکرری برای جلب رضایت به خرج دهد. افراد مبتلا به هذیان های گزند و آسیب اغلب رنجیده خاطر و عصبانی هستند و ممکن است علیه کسانی که معتقدند آنها را ناراحت کرده اند، به خشونت متوسل شوند.
در نوع جسمانی، موضوع اصلی هذیان، کارکردهای بدن یا احساسات را شامل میشود. هذیان های جسمانی میتوانند به چند شکل روی دهند. رایج ترین آن این عقیده است که فرد بوی تهوع آوری را بیرون میدهد؛ اینکه هجوم حشرات روی پوست یا زیر آن وجود دارد؛ اینکه قسمتهای خاصی از بدن بدشکل یا زشت هستند؛ یا اینکه قسمت هایی از بدن کار نمیکنند.
ویژگیهای تشخیصی
ویژگی اصلی اختلال هذیانی وجود یک یا چند هذیان است که حداقل به مدت ۱ ماه ادامه دارند(ملاک A). در صورتی که فرد جلوه نشانه ای داشته باشد که ملاک A برای اسکیزوفرنی را برآورده کند، تشخیص اختلال هذیانی داده نمیشود (ملاک B). غیر از تأثیر مستقیم هذیانها، اختلالات در عملکرد روانی-اجتماعی ممکن است محدودتر از آنهایی باشد که در اختلالات روانپریشی دیگر نظیر اسکیزوفرنی دیده میشوند، و رفتار آشکارا عجیب و غریب یا نامتعارف نیست (ملاک C). اگر دوره های خلقی همزمان با هذیانها روی دهند، کل مدت این دوره های خلقی نسبت به کل مدت دوره های هذیانی، کوتاه هستند (ملاک D). هذیانها ناشی از تأثیرات فیزیولوژکی مواد (مثل کوکائین) یا بیماری جسمانی دیگر (مثل بیماری آلزایمر) نیستند، و با بیماری روانی دیگر، نظیر اختلال بدشکلی بدن یا اختلال وسواس فکری-عملی، بهتر توجیه نمیشوند (ملاک E).
علاوه بر پنج زمینه نشانه که در ملاکهای تشخیصی مشخص شده اند، ارزیابی زمینه های نشانه شناختی، افسردگی، و مانی برای ایجاد تمایزات مهم بین انواع اختلال طیف اسکیزوفرنی و اختلالات روانپریشی دیگر، حیاتی است.
ویژگیهای مرتبط که تشخیص را تأیید میکنند
مشکلات اجتماعی، زناشویی، یا شغلی میتوانند از عقاید هذیانی اختلال هذیانی ناشی شوند. افراد مبتلا به هذیانی ممکن است بتوانند واقعاً شرح دهند که دیگران عقاید آنها را غیرمنطقی میدانند، ولی نمیتوانند خودشان این را قبول کنند (یعنی، ممکن است «بینش واقعیت بنیاد» اما نه بینش درست وجود داشته باشد). شماری از افراد، دچار خلق تحریک پذیر یا ملول میشوند که معمولاً میتواند به عنوان واکنشی به عقاید هذیانی آنها درک شود. خشم و رفتار خشونت آمیز میتوانند همراه با انواع گزند و آسیب، حسادت، و شهوانی روی دهند. امکان دارد فرد به رفتارهای دعوایی و خصومت آمیز بپردازد (مثل فرستادن صدها نامه اعتراض آمیز به دولت). مشکلات قانونی میتوانند روی دهند، مخصوصاً در نوع حسادت و شهوانی.
شکلگیری و روند
به طور متوسط، عملکرد کلی در مجموع بهتر از آن است که در اسکیزوفرنی مشاهده میشود. گرچه این تشخیص عموماً پایدار است، درصدی از افراد دچار اسکیزوفرنی میشوند. اختلال هذیانی ارتباط خانوادگی قابل ملاحظه ای با اسکیزوفرنی و اختلال شخصیت اسکیزوتایپی دارد. این اختلال میتواند در گروه های سنی جوان روی دهد، اما در افراد مسن شایعتر است.
موضوعات تشخیصی مرتبط با فرهنگ
هنگام ارزیابی وجود احتمالی اختلال هذیانی، زمینه فرهنگی و مذهبی فرد به حساب آورده میشود. محتوای هذیانها نیز در زمینه های فرهنگی مختلف تفاوت دارد.
پیامدهای کارکردی اختلال هذیانی
اختلال کارکردی معمولاً محدودتر از آن است که در اختلالات روانپریشی دیگر دیده میشود، گرچه در برخی موارد، این اختلال ممکن است قابل ملاحظه باشد و عملکرد شغلی نامناسب و انزوای اجتماعی را در بر داشته باشد. در صورتی که عملکرد روانی-اجتماعی نامناسب وجود داشته باشد، عقاید هذیانی به خودی خود نقش مهمی را ایفا میکنند. ویژگی مشترک افراد مبتلا به اختلال هذیانی این است که وقتی درباره عقاید هذیانی آنها بحث نمیشود یا بر طبق این عقاید عمل نمیکنند، رفتار و ظاهر عادی دارند.
تشخیص افتراقی
وسواس فکری-عملی و اختلالات دیگر.
اگر فرد مبتلا به اختلال وسواس فکری-عملی کاملاً متقاعد شده باشد که اختلال وسواس فکری-عملی او درست هستند، در این صورت به جای تشخیص اختلال هذیانی، باید تشخیص اختلال وسواس فکری-عملی، همراه با شاخص فقدان بینش/عقاید هذیانی، داده شود. همچنین اگر فرد مبتلا به اختلال بدشکلی بدن کاملاً متقاعد شده باشد که عقاید اختلال بدشکلی بدن او درست هستند، در این صورت به جای تشخیص اختلال هذیانی، باید تشخیص اختلال بدشکلی بدن، همراه با شاخص فقدان بینش/عقاید هذیانی داده شود.
دلیریوم. روان آشفتگی.
اختلال عصبی-شناختی عمده، اختلال روانپریشی ناشی از بیماری جسمانی دیگر، و اختلال روانپریشی ناشی از مواد/دارو. افراد مبتلا به این اختلالات ممکن است نشانه هایی را بروز دهند که از اختلال هذیانی حکایت داشته باشند. برای مثال، هذیان های گزند و آسیب ساده در زمینه اختلال عصبی-شناخته عمده، به صورت اختلال عصبی-شناختی عمده، همراه با اختلال رفتاری تشخیص داده خواهد شد. اختلال روانپریشی ناشی از مواد/دارو، به صورت مقطعی ممکن است از نظر نشانه شناسی شبیه اختلال هذیانی باشد، اما میتواند به وسیله رابطه زمانی مصرف مواد با شروع و بهبود عقاید هذیانی، متمایز شود.
اسکیزوفرنی و اختلال اسکیزوفرنیفرم.
اختلال هذیانی میتواند به وسیله فقدان نشانه های مخصوص دیگر مرحله فعال اسکیزوفرنی، از اسکیزوفرنی و اختلال اسکیزوفرنیفرم شود.
اختلالات افسردگی و دوقطبی و اختلال اسکیزوافکتیو.
این اختلالات میتوانند به وسیله رابطه زمانی بین اختلال خلقی و هذیانها و توسط شدت نشانه های خلقی، از اختلال هذیانی متمایز شوند. اگر هذیانها منحصراً در طول دوره های خلقی روی دهند، در این صورت تشخیص، اختلال افسردگی یا دوقطبی همراه با ویژگی های روانپریشی است. نشانه های خلقی که ملاکهای کامل را برای دوره خلقی برآورده میکنند میتوانند به اختلال هذیانی اضافه شوند. اختلال هذیانی فقط زمانی میتواند تشخیص داده شود که کل مدت تمام دوره های خلقی نسبت به کل مدت اختلال هذیانی نسبتاً کوتاه بماند. در غیر این صورت، تشخیص طیف اسکیزوفرنی مشخص یا نامشخص دیگر و اختلال روانپریشی همراه با اختلال افسردگی مشخص دیگر، اختلال افسردگی نامشخص، اختلال دوقطبی و اختلال مربوط مشخص دیگر، یا اختلال دوقطبی و اختلال مربوط نامشخص، مناسب است.
5. اختلال روانپریشی کوتاه مدت
ملاکهای تشخیصی
وجود یکی (یا تعداد بیشتری) از نشانه های زیر. حداقل یکی از اینها باید (۱)،(۲) یا (۳) باشد:
هذیانها.
توهمات.
گفتار آشفته (مثل انحراف گفتار یا گسیختگی مکرر).
رفتار بسیار آشفته یا کاتاتونیک.
توجه: اگر نشانه، پاسخی باشد که از لحاظ فرهنگی تأیید شده است، آن را منظور نکنید.
مدت دوره اختلال حداقل ۱ روز، اما کمتر از ۱ ماه، همراه با برگشت نهایی کامل به سطح پیش مرضی عملکرد است.
این اختلال با اختلال افسردگی اساسی یا دوقطبی همراه با ویژگیهای روانپریشی یا اختلال روانپریشی دیگر نظیر اسکیزوفرنی یا کاتاتونی بهتر توجیه نمیشود، و ناشی از تأثیرات فیزیولوژیکی مواد (مثل سوءمصرف مواد مخدر یا دارو) یا بیماری جسمانی دیگر نیست.
همراه با عامل (عوامل) استرس زای مشخص (روانپریشی واکنشی کوتاه مدت): اگر نشانه ها در پاسخ به وقایعی روی دهند که به تنهایی یا با هم، برای تقریباً هر کسی در شرایط مشابه در فرهنگ فرد، به طور محسوسی استرس زا خواهند بود.
بدون عامل (عوامل) استرس زای مشخص: اگر نشانه ها در پاسخ به وقایعی روی ندهند که به تنهایی یا با هم، تقریباً برای هرکسی در شرایط مشابه در فرهنگ فرد، به طور محسوسی استرس زا خواهند بود.
همراه با شروع پس از زایمان: اگر شروع در طول حاملگی یا ظرف ۴ هفته پس از زایمان است.
همراه با کاتاتونی
ویژگیهای تشخیصی
ویژگی اصلی اختلال روانپریشی کوتاه مدت، اختلالی است که شروع ناگهانی حداقل یکی از نشانه های مثبت روانپریشی را شامل میشود: هذیانها، توهمات، گفتار آشفته (مثل انحراف فکر یا گسیختگی مکرر)، یا رفتار روانی-حرکتی بسیار نابهنجار، از جمله کاتاتونی (ملاک A). شروع ناگهانی به صورت تغییر از حالت غیرروانپریشی به حالت روانپریشی آشکار ظرف ۲ هفته، معمولاً بدون علامت اولیه بیماری، تعریف شده است. دوره این اختلال ۱ روز، ولی کمتر از ۱ ماه دوام دارد، و فرد سرانجام برگشت کامل به سطح پیش مرضی عملکرد دارد (ملاک B). این اختلال با اختلال افسردگی یا دوقطبی همراه با ویژگیهای روانپریشی، با اختلال اسکیزوافکتیو، یا با اسکیزوفرنی بهتر توجیه نمیشود و ناشی از تأثیرات فیزیولوژیکی مواد(مثل مواد توهمزا) یا بیماری جسمانی دیگر(مثل هماتوم زیر سختشامهای) نیست(ملاک C).
علاوه بر پنج زمینه نشانه که در ملاکهای تشخیصی مشخص شدهاند، برای ایجاد تمایزات مهم بین انواع اختلال طیف اسکیزوفرنی و اختلالات روانپریشی دیگر، ارزیابی زمینه های نشانه شناختی، افسردگی و مانی حیاتی است.
ویژگیهای مرتبط که تشخیص را تأیید میکنند
افراد مبتلا به اختلال روانپریشی کوتاه مدت معمولاً دچار آشوب هیجانی یا سردرگمی طاقت فرسا میشوند. امکان دارد که آنها جابجایی های سریع از یک عاطفه شدید به عاطفه شدید دیگر داشته باشند. گرچه این آشفتگی کوتاه مدت است، اما میزان اختلال ممکن است شدید باشد، و برای اطمینان از اینکه نیازهای غذایی و بهداشتی فرد تأمین شوند و فرد از عواقب قضاوت نادرست، اختلال شناختی، یا عمل کردن بر طبق هذیانها مصون بماند، ممکن است نظارت ضروری باشد. به نظر میرسد که خطر بیشتر رفتار خودکشی گرا، مخصوصاً در طول دوره حاد، وجود دارد.
شکل گیری و روند
اختلال روانپریشی کوتاه مدت ممکن است در نوجوانی یا اوایل بزرگسالی پدیدار شود، و شروع آن میتواند در طول عمر روی دهد، به طوری که میانگین سنی هنگام شروع، ۳۰ تا ۴۰ سالگی است. بنا بر تعریف، تشخیص اختلال روانپریشی کوتاه مدت، بهبود کامل نشانه ها و برگشت کامل نهایی به سطح پیش مرضی عملکرد را ظرف مدت ۱ ماه از شروع اختلال، ایجاب میکند. در برخی افراد، مدت نشانه های روانپریشی ممکن است خیلی کوتاه باشد (مثلاً چند روز).
عوامل خطر و پیش آگهی
خلق و خوی. اختلالات شخصیت از پیشش موجود (مثل اختلال شخصیت اسکیزوتایپی؛ اختلال شخصیت مرزی؛ یا صفات در زمینه روانپریشی خویی، نظیر بینظمی ادراکی، و زمینه حالت منفی، مانند بدگمانی) میتوانند فرد را مستعد ابتلا به این اختلال کنند.
موضوعات تشخیصی مرتبط با فرهنگ
متمایز کردن نشانه های اختلال روانپریشی کوتاه مدت از الگوهای پاسخی که به لحاظ فرهنگی تأیید شده هستند، اهمیت دارد. برای مثال، در برخی از مراسم مذهبی، ممکن است فرد بگوید صداهایی را میشوند، اما این صداها عموماً دوام نمیآورند و اغلب اعضای جامعه فرد آنها را نابهنجار برداشت نمیکنند. علاوه بر این، هنگام در نظرگرفتن این موضوع که آیا عقاید هذیانی هستند یا نه، زمینه فرهنگی و مذهبی باید به حساب آورده شود.
پیامدهای کارکردی اختلال پریشی کوتاه مدت
با وجود میزان بالای برگشت، پیامد از نظر عملکردی و نشانه شناسی، برای اغلب افراد، عالی است.
تشخیص افتراقی
بیماریهای جسمانی دیگر. انواع اختلالات جسمانی میتوانند با نشانه های روانپریشی کوتاه مدت آشکار شوند. اختلال روانپریشی ناشی از بیماری جسمانی دیگر یا دلیریوم، زمانی تشخیص داده میشود که شواهدی از سابقه، معاینه بدنی، یا نتایج آزمایشگاهی وجود داشته باشد مبنی بر اینکه هذیانهای یا توهمات، پیامد فیزیولوژیکی بیماری جسمانی مشخص هستند (مثل نشانگان کاشینگ، تومور مغزی) (بعداً در این فصل به «اختلال روانپریشی ناشی از بیماری جسمانی دیگر» مراجعه کنید).
اختلالات مرتبط با مواد. اختلال روانپریشی ناشی از مواد /دارو، دلیریوم ناشی از مواد، و مسمومیت با مواد، به وسیله این واقعیت از اختلال روانپریشی کوتاه مدت متمایز میشوند که مواد (مثل سوءمصرف مواد مخدر، دارو، قرار داشتن در معرض مواد سمی) از لحاظ سبب شناختی مرتبط با نشانه های روانپریشی قضاوت شده باشند ( بعداً در این فصل به «اختلال روانپریشی ناشی از مواد/دارو» مراجعه کنید). نتایج آزمایشگاهی، مانند بررسی کردن دارو در ادرار یا سطح الکل در خون، میتواند در تعیین این موضوع مفید باشد. سابقه دقیق مصرف مواد همراه با توجه به روابط زمانی بین مصرف مواد و شروع نشانه ها و ماهیت موادی که مصرف شده است نیز مفید واقع میشود.
اختلالات افسردگی دوقطبی. اگر نشانه های روانپریشی با دوره خلقی بهتر توجیه شوند، تشخیص اختلال روانپریشی کوتاه مدت نمیتواند داده شود (یعنی، نشانه های روانپریشی منحصراً در طول دوره کامل افسردگی اساسی، مانیک، یا مختلط روی میدهند).
اختلالات روانپریشی دیگر. اگر نشانه های روانپریشی به مدت ۱ ماه یا بیشتر ادامه یابند، تشخیص بسته به اینکه نشانه های دیگر وجود داشته باشند، عبارت است از اختلال اسکیزوفرنی فرم، اختلال هذیانی، اختلال افسردگی همراه با ویژگیهای روانپریشی، اختلال دوقطبی همراه با ویژگیهای روانپریشی، با اختلال طیف اسکیزوفرنی نامشخص و اختلال روانپریشی دیگر. در صورتی که نشانه های روانپریشی قبل از ۱ ماه، در پاسخ به درمان موفقیت آمیز با دارو کاهش یافته باشند، تشخیص افتراقی بین اختلال روانپریشی کوتاه مدت و اختلال اسکیزوفرنیفرم دشوار است. احتمال اینکه اختلال عودکنندهای (مثل اختلال دوقطبی، تشدیدهای حاد اسکیزوفرنی عودکننده) ممکن است مسئول هر گونه دوره های روانپریشی عودکننده باشد، باید مورد توجه قرار گیرد.
تمارض و اختلالات ساختگی. دوره اختلال ساختگی، همراه با عمدتاً علایم و نشانه های روانشناختی، ممکن است ظاهر اختلال روانپریشی کوتاه مدت داشته باشد، اما در چنین مواردی، شواهدی وجود دارد که نشان میدهند نشانه ها عمداً تولید شده اند. در صورتی که تمارض، ظاهر نشانه های روانپریشی داشته باشد، معمولاً شواهدی وجود دارد مبنی بر اینکه بیماری برای هدف قابل درکی، جعل شده است.
اختلالات شخصیت. در برخی افراد مبتلا به اختلالات شخصیت، عوامل استرس زای روانی-اجتماعی ممکن است باعث وقوع دوره های کوتاه مدت نشانه های روانپریشی شده باشند. این نشانه ها معمولاً گذرا هستند و تشخیص مجزا را ایجاب نمیکنند. اگر نشانه های روانپریشی حداقل به مدت ۱ ماه ادامه یابند، تشخیص اضافی اختلال روانپریشی کوتاه مدت ممکن است مناسب باشد.
6. اختلال اسکیزوفرنیفرم
ملاکهای تشخیصی
دو ملاک زیر (یا تعداد بیشتر)، هر یک برای مدت زمان قابل ملاحظه ای در طول دوره ۱ ماهه وجود دارند (یا کمتر اگر با موفقیت درمان شده باشد). حداقل یکی از اینها باید .
هذیانها
توهمات
گفتار آشفته (مثل انحراف گفتار یا گسیختگی مکرر).
رفتار بسیار آشفته یا کاتاتونیک.
نشانه های منفی (یعنی، کاهش ابراز هیجانی یا بی ارادگی) باشد.
دوره این اختلال حداقل ۱ماه، اما کمتر از ۶ ماه ادامه دارد. در صورتی که تشخیص باید بدون منتظر ماندن برای بهبود داده شود، لازم است «موقتی» محسوب شود.
اختلال اسکیزوافکتیو و اختلال افسردگی یا دوقطبی همراه با ویژگیهای روانپریشی منتفی دانسته شده اند، زیرا یا (۱) دوره های افسردگی یا مانیک به طور همزمان با نشانه های مرحله فعال روی نداده اند، یا (۲) اگر دوره های خلقی در مدت نشانه های مرحله فعال تری داده باشند، در بخش کمتری از کل مدت دوره های فعال و باقیمانده بیماری وجود داشته اند.
این اختلال ناشی از تأثیرات فیزیولوژیکی مواد (مثل سوءمصرف مواد مخدر، دارو) یا بیماری جسمانی دیگر نیست.
همراه با ویژگی های پیش آگهی خوب: این شاخص، به وجود دست کم دو ویژگی نیز نیاز دارد: شروع نشانه های روانپریشی برجسته ظرف ۴ هفته از اولین تغییر محسوس در رفتار یا عملکرد عادی؛ سردرگمی یا حیرانی؛ عملکرد اجتماعی و شغلی خوب قبل از بیماری؛ و فقدان عاطفه کند یا سطحی.
بدون ویژگی های پیش آگهی خوب: این شاخص در صورتی به کار میرود که دو یا تعداد بیشتری از ویژگی های فوق، وجود داشته باشند.
ویژگیهای تشخیصی
نشانه های مخصوص اختلال اسکیزوفرنیفرم شبیه نشانه های اسکیزوفرنی هستند (ملاک A). اختلال اسکیزوفرنیفرم به وسیله تفاوت آن در مدت، متمایز می شود: کل مدت بیماری، از جمله مراحل مقدماتی، فعال، و باقیمانده، حداقل ۱ ماه، ولی کمتر از ۶ ماه است (ملاک B). شرط لازم مدت برای اختلال اسکیزوفرنیفرم، بینابین مدت لازم برای اختلال روانپریشی کوتاه مدت که بیش از ۱ روز ادامه دارد و ظرف ۱ ماه بهبود می یابد، و اسکیزوفرنی است که حداقل به مدت ۶ ماه ادامه مییابد. تشخیص اختلال اسکیزوفرنیفرم تحت دو موقعیت داده میشود: (۱) زمانی که دوره بیماری بین ۱ تا ۶ ماه ادامه یابد و فرد بهبود یافته باشد، و (۲) هنگامی که فرد به مدت کمتر از ۶ ماه لازم برای تشخیص اسکیزوفرنی بیمار بوده، ولی هنوز بهبود نیافته است. در این مورد، تشخیص باید به صورت «اختلال اسکیزوفرنیفرم (موقتی)» داده شود، زیرا معلوم نیست که آیا فرد ظرف مدت ۶ماه از این اختلال بهبود خواهد یافت. اگر این اختلال بیشتر از ۶ ماه ادامه یابد، تشخیص باید به اسکیزوفرنی تغییر یابد.
ویژگی متمایز کننده دیگر اختلال اسکیزوفرنیفرم، فقدان ملاکی است که عملکرد اجتماعی و شغلی معیوب را ایجاب میکند. در حالی که ممکن است چنین اختلالاتی به صورت بالقوه وجود داشته باشند. اما برای تشخیص اختلال اسکیزوفرنیفرم ضروری نیستند.
علاوه بر پنج زمینه نشانه که در ملاکهای تشخیصی مشخص شده اند، برای ایجاد تمایزات بین انواع طیف اسکیزوفرنی و اختلالات روانپریشی دیگر، ارزیابی زمینه های نشانه شناختی، افسردگی، و مانی حیاتی است.
شکل گیری و روند
تقریباً یک سوم افراد مبتلا به تشخیص اولیه اختلال اسکیزوفرنیفرم (موقتی) ظرف مدت ۶ ماه بهبود می یابند و اختلال اسکیزوفرنیفرم تشخیص نهایی آنهاست. در مورد اکثریت دو سوم باقیمانده افراد، سرانجام تشخیص اسکیزوفرنی یا اختلال اسکیزوافکتیو داده میشود.
عوامل خطر و پیش آگهی
ژنتیکی و فیزیولوژیکی. خویشاوندان افراد مبتلا به اختلال اسکیزوفرنیفرم بیشتر در معرض خطر اسکیزوفرنی قرار دارند.
پیامدهای کارکردی اختلال اسکیزوفرنیفرم
پیامدهای کارکردی اکثر افراد مبتلا به اختلال اسکیزوفرنیفرم که سرانجام تشخیص اسکیزوفرنی یا اختلال اسکیزوافکتیو در مورد آنها داده میشود، شبیه پیامدهای این اختلالات هستند. اغلب افراد در چند زمینه عملکرد روزمره، مانند تحصیل یا کار، روابط میان فردی، و مراقبت شخصی، دچار کژکاری میشوند. افرادی که از اختلال اسکیزوفرنیفرم بهبود می یابند، پیامدهای کارکردی بهتر دارند.
تشخیص افتراقی
اختلالات روانی و بیماریهای جسمانی دیگر. انواع بیماریهای روانی و جسمانی میتوانند با نشانه های روانپریشی آشکار شوند که باید در تشخیص افتراقی اختلال اسکیزوفرنیفرم در نظر گرفته شوند. این بیماریها عبارتند از اختلال روانپریشی ناشی از بیماری جسمانی دیگر یا درمان آن؛ دلیریوم یا اختلال عصبی-شناختی عمده؛ اختلال یا دلیریوم ناشی از مواد/دارو؛ اختلال افسردگی یا دوقطبی همراه با ویژگی های روانپریشی؛ اختلال اسکیزوافکتیو؛ دوقطبی و اختلال مربوط مشخص یا نامشخص دیگر؛ اختلال افسردگی یا دوقطبی همراه با ویژگیهای کاتاتونیک؛ اسکیزوفرنی؛ اختلال روانپریشی کوتاه مدت؛ اختلال هذیانی؛ طیف اسکیزوفرنی مشخص یا نامشخص دیگر و اختلال روانپریشی دیگر؛ اختلالات شخصیت اسکیزوتایپی، اسکیزوئید، یا پارانوئید؛ اختلال طیف اوتیسم؛ اختلالاتی که در کودکی همراه با گفتار آشفته آشکار میشوند؛ اختلال کاستی توجه/بیش فعالی؛ اختلال وسواس فکری-عملی؛ اختلال استرس پس از آسیب؛ و صدمه مغزی آسیب زا.
چون ملاک های تشخیص اختلال اسکیزوفرنیفرم و اسکیزوفرنی عمدتاً از نظر مدت بیماری تفاوت دارند، بحث تشخیص افتراقی اسکیزوفرنی در مورد اختلال اسکیزوفرنیفرم نیز صدق میکند.
اختلال روانپریشی کوتاه مدت. اختلال اسکیزوفرنیفرم از نظر مدت با اختلال روانپریشی کوتاه مدت که مدت آن کمتر از ۱ ماه است، تفاوت دارد.
7. اسکیزوفرنی
ملاکهای تشخیصی
دو ملاک زیر (یا تعداد بیشتر)، هر یک برای مدت زمان قابل ملاحظه ای در طول دوره ۱ ماهه وجود دارد (یا کمتر اگر با موفقیت درمان شده باشد). حداقل یکی از اینها باید (۱)، (۲)، یا (۳) باشد.
هذیانها
توهمات
گفتار آشفته (مثل انحراف گفتار یا گسیختگی مکرر).
رفتار بسیار آشفته یا کاتاتونیک.
نشانه های منفی (یعنی، کاهش ابراز هیجانی یا بی ارادگی).
برای مدت زمان قابل ملاحظه ای از شروع اختلال، سطح عملکرد در یک یا چند زمینه عمده، مانند کار، روابط میان فردی، یا مراقبت شخصی به طور مشخصی زیر سطحی است که قبل از شروع حاصل شده است (یا در صورتی که شروع در کوردکی یا نوجوانی باشد، ناتوانی در رسیدن به سطح مورد انتظار میان فردی، تحصیلی، یا شغلی وجود دارد).
علایم مداوم اختلال حداقل به مدت ۶ ماه ادامه می یابند. این دوره ۶ ماهه باید حداقل ۱ ماه نشانه ها را در بر داشته باشد (یا کمتر اگر با موفقیت درمان شده باشد) که ملاک A به شکل ضعیف شده وجود داشته باشند (مثل عقاید عجیب و غریب، تجربیات ادراکی غیرعادی).
اختلال اسکیزوافکتیو و اختلال افسردگی یا دوقطبی همراه با ویژگی های روانپریشی منتفی شده اند، زیرا (۱) هیچ دوره افسردگی یا مانیک به طور همزمان با نشانه های مرحله فعال روی نداده اند، یا (۲) اگر دوره های خلقی در مدت نشانه های مرحله فعال روی داده باشند، در بخش کمتری از کل دوره های فعال و باقیمانده بیماری وجود داشته اند.
این اختلال ناشی از تأثیرات فیزیولوژیکی مواد (مثل سوءمصرف مواد مخدر، دارو) یا بیماری جسمانی دیگر نیست.
اگر سابقه اختلال طیف اوتیسم یا اختلال ارتباط با شروع کودکی وجود داشته باشد، تشخیص اضافی اسکیزوفرنی فقط در صورتی داده میشود که هذیانها و توهمات برجسته، علاوه بر نشانه های لازم دیگر اسکیزوفرنی نیز حداقل به مدت ۱ ماه (یا کمتر اگر با موفقیت درمان شده باشد) وجود داشته باشند.
از شاخص های زیر فقط باید بعد از دوره ۱ ساله اختلال و در صورتی که با ملاکهای تشخیصی روند مغایر نباشند استفاده شود.
دوره اول، اکنون در دوره حاد: اولین جلوه اختلال، ملاکهای تشخیصی توصیف کننده نشانه و زمان را برآورده میکند. دوره حاد، مدت زمانی است که در طول آن، ملاکهای نشانه برآورده شده اند.
اولین دوره، اکنون در حالت بهبود نسبی: بهبود نسبی مدت زمانی است که در طول آن، بهبود بعد از دوره قبلی حفظ شده و ملاک های توصیف کننده اختلال فقط تا اندازهای برآورده شده اند.
اولین دوره، اکنون در حالت بهبود کامل: بهبود کامل مدت زمان پس از دوره قبلی است که طی آن نشانه های خاص اختلال وجود ندارند.
دوره های متعدد، اکنون در دوره حاد: دوره های متعدد را بعد از حداقل دو دوره میتوان تعیین کرد (یعنی، بعد از اولین دوره، بهبود و حداقل یک برگشت).
دوره های متعدد، اکنون در حالت بهبود نسبی
دوره های متعدد، اکنون در حالت بهبود کامل
مداوم: نشانه هایی که در ملاکهای تشخیصی نشانه اختلال را برآورده میکنند برای بخش عمده ای از دوره بیماری باقی میمانند، به طوری که دوره های نشانه زیر آستانه نسبت به کل دوره، خیلی کوتاه هستند).
ویژگیهای تشخیصی
درمان اسکیزوفرنی
درمان اسکیزوفرنی
• اسکیزوفرنی ها بغرنج ترین و عمیق ترین اختلالهای روانی هستند.
• در برابر درمان بسیار مقاومند.
• عصر امید در رابطه با اسکیزوفرنی با کشف داروهای نورولپتیک از جمله کلروپرامازین، فلوفنازین، هالوپریدول آغاز شد و بسیاری از آنها را از بیمارستانهای روانی ترخیص کرد . • اما این افراد بعد از مدت کوتاهی دوباره بستری میشدند و پدیده معروف به در چرخان و عوارض جانبی سنگین این داروها مطرح شد. این داروها عمدتا نشانه های مثبت اسکیزوفرنی را کنترل میکنند و برای برطرف کردن مجموعه گسترده نشانه ها کارائی ندارند.
• داروی کلوزاپین نسبتا جدید بوده و ثابت کرده برای آن دسته از افرادی که درمانهای دیگر تاثیری بر آنها نداشته اند بویژه سودمند است و در آن دسته از افرادی که درمانهای دیگر عوارض جانبی زیادی برایشان داشته است سودمند میباشد.البته خودش دارای یکسری عوارض جانبی است . بویژه کاهش شدید سلولهای خون که حاوی سیتوپلاسم هستند از عوارضی است که اگر تشخیص یا کاهش داده شود کلوزاپین داروی بسیار عالی برای اسکیزوفرنی است.
• امروزه درمانهای پیشرفته روانشناختی میتواند این درمانهای دارویی را کامل کند . آنها الگوی بیمارپذیری ارثی-استرس را بکار میبرند
• معتقدند که استرس زاهای اجتماعی-محیطی نشانه های اسکیزوفرنیک را در افرادی که از نظر زیستی آمادگی اختلالهای اسکیزوفرنیک دارند بدتر میکند. در واقع انواع بررسیها استرس بصورت سطوح تنش زیاد در خانواده را با برگشت به اسکیزوفرنیک بعد از بهبود موفقیت آمیز با داروهای نورولپتیک به تنهایی مرتبط میداند.
• چون اسکیزوفرنی بوِیژه با نارسایی در مهارتهای اجتماعی و پردازش شناختی مشخص میشود انتظار میرود که آموزش در این زمینه بخصوص موثر واقع شود.
• آموزش مهارتهای اجتماعی در واقع راهبرد آموزشی موثر و بادوامی برای بهبود بخشیدن به تعامل اجتماعی است. هرچند که میزان تاثیر آن بر عمل کردن درون جامعه نیاز به ارزیابی دارد.
• ازبین مداخله های روانی-اجتماعی هیچیک موثر تر از انواع خانواده درمانی برای آنها نبوده است.
• خانواده درمانی رفتاری به میزان برگشت بسیار کمتر و بستری شدن دوباره کمتر و بهبود عملکرد اجتماعی بیمار و فشار و استرس خانوادگی بسیار کمتری منجر میشود.
اسکیزوافکتیو
اختلال شيزوفرنى عاطفى
اسکیزوافکتیو
اختلال اسکیزوافکتیو یک اختلال روانی است که با فرایندهای تفکر غیر طبیعی و احساسات بدون قاعده مشخص میشود.
تشخیص زمانی داده میشود که بیمار دارای ویژگیهای هر دو بیماری اسکیزوفرنی و اختلال خلق (اختلال دوقطبی یا اختلال افسردگی ماژور) باشد. اما علائم بیمار با معیارهای تشخیصی دقیق برای هر یک به تنهایی مطابق نیست.
نوع دو قطبی با علائم شیدایی، شیدایی خفیف یا دورههای همزمان متمایزمیشود. نوع افسردگی با علائم افسردگی تنها مشخص میشود.
علائم متداول اختلال شامل توهم، هذیانهای پارانویید، گفتار آشفته و تفکر بههم ریخته است.
اختلال گسستی
اختلال گسستی
Dissociative Disorder

اختلال تجزیه ای یا گسستی – تجزیه، عبارت است از فعالیت جداگانه و منفک ساختارهای روانی یا محتوای آنها که قبلا با هم پیوسته و مرتبط بوده اند.
اختلالات تجزیه ای، شامل مشکلات شناختی مثل فقدان حافظه، فقدان هویت شخصی و یا حالت دگرگون شده هشیاری می گردد.
با اینکه این اختلالات در نمایش های تلویزیونی یا رادیویی زیاد یافت می شود، لیکن در زندگی واقعی بسیار نادر هستند.
شخص، تماس با واقعیت را حفظ کرده است، اما این نشانه ها بسیار شدید بوده و از یک ماهیت عجیب برخوردار میباشند. شروع و پایان این اختلال، ناگهانی است.

انواع اختلالات تجزیه ای
A فراموشی تجزیهای یا یاد زدودگی
1. در فراموشی تجزیهای، مشکل اصلی، ناتوانی در به خاطر آوردن اطلاعات مهم شخصی است.
این فراموشی بسیار بیشتر از آن است که با فراموشی طبیعی و معمولی توجیه شود.
این اطلاعات، بیشتر درباره وقایع استرس زا و تروماتیک (اختلال پس از سانحه) زندگی شخصی است و در طی جنگ و بلایای طبیعی افزایش مییابد. انواع این فراموشیها عبارتند از:
2. فراموشی موضعی: عبارت است از عدم توانایی در به خاطر آوردن تمام حوادثی که در محدوده زمانی مشخص به وقوع پیوسته است و معمولا شامل چند ساعت نخست پس از یک حادثه استرس آمیز را در بر میگیرد. شایع ترین نوع فراموشی، فراموشی موضعی است.
3. فراموشی انتخابی یا گزینشی: عبارت است از ناتوانی بیمار در به خاطر آوردن بعضی از وقایع، نه تمامی آنها در مقطع خاص زمانی.
4. فراموشی عمومی یا منتشر: عبارت است از ناتوانی در به خاطر آوردن تمام خاطرات زندگی خویش.
5. فراموشی مستمر: از زمان خاصی شروع شده، تا اکنون ادامه یافته و زمان حال را نیز دربرمیگیرد.
B. گریز تجزیه ای
در گریز تجزیه ای، افراد اغلب عادی به نظر میرسند. فراموشی، ممکن است در پایان گریز پدید آید. این اختلال ظاهرا نادر است.
در گریز تجزیهای، مسافرت ناگهانی و غیرقابل انتظار از منزل یا محل کار همراه با دشواری در یادآوری گذشته و هویت شخصی یا اتخاذ یک هویت جدید، تابلوی اصلی بیماری است.
گریز تجزیهای، مانند فراموشی تجزیهای در زمینه استرسهای روانشناختی شدید، فقدانها، فشار مالی، جنگ و بلایای طبیعی ایجاد میشود.
این اختلال، سفر کوتاه مدتی را دربرمیگیرد.
در بعضی مواقع ممکن است سفر طولانیتر شود.
فرد ممکن است یک هویت جدید اتخاذ کند و در محل دیگر به کاری دیگر بپردازد و گاهی ممکن است هنگام گریز گیج و منگ باشد.
شخصی که دچار این اختلال بوده، ممکن است در مصرف مواد افراط نماید.
C. هویت تجزیه ای یا اختلال شخصیت چند گانه
در این اختلال، دو یا چند هویت یا وضعیت شخصیتی مجزا در یک فرد وجود دارد.
از دید ناظر بیرونی، گویی چندین نفر در موقعیتهای مختلف در درون یک بدن قرار میگیرند.
در این اختلال، فرد در موقعیتهای متفاوت، اعمال مختلفی را انجام میدهد. هر یک از این شخصیتها الگوی متفاوت ادراک، تفکر و ارتباط با محیط را داشته و هر یک در زمان معینی، کنترل رفتار فرد را به عهده میگیرد.
این شخصیتها عادات، تکلم، عواطف و سبکهای شناختی متفاوت داشته و حتی در دستبرتری نیز متفاوت هستند.
شخصی که به این اختلال دچار است، خود از وجود شخصیتهای دیگر اطلاعی ندارد.
تغییر از شخصیتی به شخصیت دیگر ممکن است ناگهانی یا تدریجی باشد. این شخصیتها ممکن است نرمال یا بیمار باشند.
افسردگی، اضطراب، خودکشی، خودآزاری، شکایات متعدد جسمانی، سوء مصرف مواد در این اختلال گزارش میشود.
این اختلال، جدیدترین اختلال از گروه اختلال تجزیهای است. این اختلال، مانند سایر اختلالات تجزیهای نادر بوده و فقط کمی بیش از صد مورد از این اختلال در طی دویست سال گذشته گزارش شده است
D. مسخ شخصیت یا اختلال شخصیتزدایی
در اختلال مسخ شخصیت، احساس جدا شدن از جسم، غیرواقعی بودن و بیگانه بودن با خود، تغییر در ادراک شخص از خویشتن یا فرایندهای روانی به شکل مکرر و مداوم، علامت اصلی این اختلال است.
یکی از خصوصیات این بیماری، احساس غیرواقعی بودن شخص است که درباره واقعیت وجودی خود دارد.
بیمار احساس میکند که مکانیکی است و در رویا به سر میبرد. بخشهایی از بدن ممکن است خارجی به نظر آیند.
ممکن است احساس کند به عنوان یک مشاهدهگر خارجی به فرایندهای روانی، جسمی یا بخشهایی از جسمش نگاه میکند.
پدیده شایع دیگر، احساس تغییر در قسمتهایی از بدن است؛ مثلا اندامها بزرگتر یا کوچکتر از معمول به نظر میرسند.
احساس عدم کنترل کامل بر روی اعمال و از جمله روی صحبت خود معمولا وجود دارد.
احساس اضطراب شدید همراه این تغییرات ادراکی دیده میشود. گاهی این حالت با احساس غیر واقعی بودن محیط(مسخ واقعیت) همراه است.
فروپاشى ذهنى
فروپاشى ذهنى
Mental Breakdown
“فروپاشی ذهنى” يا “درهم پريشى ذهنى” يا “فروپاشی روانی” يا “انفجار عصبی” یا “بحران روحی”، اصطلاحی است برای توصیف دورهای حاد و کوتاه مدت از یک آشفتگی خاص که ابتدا با مشخصههای افسردگی یا اضطراب تظاهر می کند، و معمولاً بهواسطهٔ محرکهای تنشزای بیرونی تسریع میشود.
شرایط یادشده میتواند با اختلالات روان پریشی ديگر همراه باشد يا نباشد.
این وضعیت در مواردی خاص پس از اینکه يك فرد از فعالیت روزمره به دليل مشكلات رخ داده ناتوان میگردد نیز گاه با تکواژهٔ «فروپاشی» توصيف میشود.
این فروپاشیها انگیزههای گوناگونی دارند. پدیدههایی برخاسته از متزلزل شدن بنیاد روابط تنگاتنگ، همچون پدیدهٔ طلاق یا جدایی زناشویی ۲۴٪ ، مشکلات کاری و درسى ،۱۷٪ و مشکلات مالی ۱۱٪ ، عامل فروپاشیهای روانی بودهاند. نزدیکترین مقولهٔ تشخیص امراض در طبقهبندی رفتارهای ناهنجار برای فروپاشی روانی، اختلال سازگاری با نگرانی همراه با حالت افسردگی (حاد) است. اختلالات همسازی و فروپاشیهای روانی هر دو واکنشهای حاد به تنشهاییاند که با از میان رفتن محرک تنشزا رفع میشوند. اگرچه طبقهبندی رفتارهای ناهنجار موارد اختلالات ثانوی ناشی از داغدار شدن را که عامل ۶ تا ۸٪ فروپاشیهای روانیست، از این غائله مستثنی میداند.
فروپاشی روانی ممکن است برخی از ویژگیهای اختلالات تنشزای حاد و اختلالات تنشزای پس از رویداد را بهاشتراک داشته باشد که در آن، این اختلالات هرکدام در پاسخ به محرک تنشزای خارجی رخ داده و ممکن است با پریشان خوابی، کاهش تمرکز و دگردیسی خلقوخویی همراه باشد. بااینحال، علائم فروپاشی روانی شامل مجموعهٔ آسیبهای روانی بازآزموده شده، گسستگی شخصیت، اختلال شخصیتی پرهیزگری و ازکارافتادن پاسخدهی عمومی که با دو اختلال دیگر همراهاست، نبوده و محرکهای تنشزای در پیوند با فروپاشیهای روانی رویهمرفته از شدت کمتری برخورداراند.
فروپاشی روانی شباهت زيادى به علايم اختلال اضطراب آمیخته با افسردگی دارد، با اين تفاوت كه فروپاشى موقتى و كوتاه مدت بوده ولى اختلال اضطراب آمیخته با افسردگی مزمن است.
اختلال چند شخصيتى
اختلال گسستگى هويت يا اختلال چند شخصيتى
Dissociative Identity Disorder –DID
Multiple Personality Disorder –MPD

از هم گسستگی شخصیتی یک فرایند ذهنی است که بر اثر آن ارتباط طبیعی میان افکار، خاطرات، احساسات، حرکات و هویت فردی از میان می رود.
به واسطه این از هم گسیختگی، برخی از اطلاعات خاص که در حالت عادی می بایست در ارتباط با سایر اطلاعات موجود دیگر در مغز باشند، انسجام و اتصال خود را از دست می دهند.
برخی از پژوهشگران بر این باورند که از هم گسیختگی بطور مستمر ادامه پیدا کرده و گسترش می یابد و ممکن است از خیال بافی های روزانه شروع شده و تا تجزیه ی کامل هویتی ادامه پیدا کند.
اين بیماری شامل نوعی اختلال و آشوب در هویت است که دو یا چند شخصیت جداگانه در وجود فرد ظاهر می شوند.
این هویت های مختلف کنترل رفتار فرد را از یک زمان به زمان دیگر به دست می گیرند و ممکن است رفتار، حرکات، خصوصیات، جهت گیری های جنسی، و خصوصیات فیزیکی متفاوتی را از خود بروز دهند ( به عنوان مثال عادت به استفاده از یک دست بیش از دست دیگر، انواع مختلف آلرژی، و تغییر زاویه ی دید).
بیمار کلیه ی موارد ذکر شده را در یک زمان مشخص انجام می دهد، اما زمانیکه شخصيت دیگر کنترل را به دست می گیرد، به هیچ وجه به خاطر نمی آورد که چندی پیش چه کارهایی انجام می داده.
این شخصیت های متفاوت ممکن است گاهی اوقات به 100 مورد هم برسند و این امکان نیز وجود دارد که تعداد آنها تنها به 2 مورد ختم شود؛ اما میانگین آن 10 شخصیت متفاوت می باشد که در طول زمان ثابت هستند.
هر یک از این موقعیت ها که در آن شخصیت تغییر پیدا می کند با عنوان “گونه ی منحصر بفرد شخصیتی” شناخته می شوند چراکه هر هویت جدید نشات گرفته از قسمت های از هم گسیخته ی ذهنی است که بر روی رفتار بیماری که به DID مبتلا است تاثیر می گذارد.
آشکار کردن شخصیت های رفتاری متفاوت، و بروز عملکردها و رفتارهای فیزیکی نامتعارف و متناقض.

احساس ضعف حافظه، و خارج شدن از دایره ی زمان (به عنوان مثال بیمار نمی تواند افراد و مکان ها را به خوبی به خاطر سپرده و یا به یاد بیاورد). بیشتر بیماران دچار افسردگی شده و افکاری پیرامون خودکشی به ذهن آنها خطور می کند.
از نشانه هاى بيمارى، وجود حداقل دو شخصیت متفاوت که هر یک شامل الگوهای تفکری، احساسی، و ارتباطی مخصوص به خودشان باشند.
حداقل دو شخصیت مختلف که کنترل رفتاری فرد را از یک زمان به زمان دیگر به دست گیرند. ناتوانی بیش از اندازه در به یاد آوردن اطلاعات مهم فردی که شباهتی به یک فراموشی معمولی نداشته باشد.
علائم این بیماری در کودکان معمولاً با شیزوفرنی اشتباه گرفته می شود.
بیماری معمولاً زمانی به درستی تشخیص داده می شود که کودک به سن بلوغ می رسد.
دلیل دقیق ایجاد DID به روشنی مشخص نیست، اما معمولاً در کودکان به دلیل آزار و اذیت های فیزیکی و جنسی پدید می آید. در این وضعیت کودک از این اختلال به عنوان نوعی عامل دفاعی استفاده می کند. آنها همواره حالات روانی خود را تغییر می دهند تا به این طریق در ذهن خود به کسی اجازه ندهند که آنها را مورد آزار و اذیت قرار دهد. در برخی موارد نیز دلیل ایجاد بیماری به آسیب های مغزی و صرع نسبت داده می شود. ابتدای دوره ی آغازین بیماری معمولاً در سنین کودکی بوده و اکثر بیماران مونث می باشند
هذیانی
اختلال هذیانی
Delusional disorder

اختلال هذیانی اشاره به ارتباط یک یا چند هذیان عجیب و غریب تفکری دارد. بیان باورهای غیر واقعی که واقعی می نمایند.
مثلِ:
• مسمومیت،
• دنبال شدن،
• دوست داشته شدن،
• فریب خوردن، و
• داشتن یک بیماری، به شرظی که سایر علائم شیزوفرنی نباشند.
هذیان ممکن است ظاهر واقعی داشته باشد، بیمار ممکن است تا زمانی که یک فرد دیگر به وی گوشزد نکند، مضامین توهم خود را لمس کند و طبیعی به نظر برسد.
این توهمات نباید به دلیل وضعیت پزشکی یا سوء مصرف مواد باشد.
زمینه های توهم به انواع زیر تقسیم می شوند:
1. عشق شیدایی.
بیمار معتقد است که یک فرد، معمولا از موقعیت اجتماعی بالا، عاشق اوست.
2. بزرگ بین و پر آب و تاب.
بیمار معتقد است که برخی استعدادهای بزرگ یا بینش های خاص دارد، اما ناشناخته مانده اند.
دارای یک هویت خاص، دانش، قدرت، و والا ارزش اند، و دارای رابطه خاصی با شخصی معروف و یا با خدایند.

3. حسادت
بیمار معتقد است که:
• شریک زندگیش فاسق و خیانت کار است
• فریب خورده،
• جاسوسی می شود،
• تخدیر شده،
• دنبالش هستند،
• تهمت خورده،
• به نحوی با وی بدرفتاری شده
4. جسمی بدنی.
بیمار معتقد است که:
• یک احساس فیزیکی راتجربه میکند.
• بوی ناپاک میدهد
• حامل حشرات در زیر پوست خود است
• از یک بیماری عمومی و یا نقص رنج می برد.
5. نوع مخلوط.
ویژگی های بیش از یکی از انواع فوق، اما هیچ کدام غالب نیست.
6. نوع نامشخص.
هذیان بیمار در دسته توصیفات بالا قرار ندارد.
مرز روانپریشی و رواننژندی
مرز روانپریشی و رواننژندی
اختلال شخصیت مرزی یعنی چه؟
اختلال شخصیت مرزی یک بیماری جدی اعصاب و روان است و مشخصه اصلیاش بیثباتی و ناپایداری در خلقوخوست… این ناپایداری روی عملکرد و کارکرد فرد تأثیر میگذارد و مشکلات زیادی در زندگی خانوادگی، محیط کار و جامعه برایش بهوجود میآورد.
به دلیل تنوع رفتاری و اعمالی که از فرد مبتلا به شخصیت مرزی سر میزند محققان این اختلال را مرز بین روانپریشی (پسیکوز) و رواننژندی (نوروز) میدانند. روانپریشی نوعی نابسامانی روانی است که فرد مبتلا با دنیای واقعی ارتباط برقرار نمیکند و درک صحیحی از واقعیات ندارد مثل بیمارانی که دچار توهم و جنون هستند. امّا بیماران رواننژند خصوصیاتی دارند که بسیار رایج و شناخته شدهاند. از شاخصترین آنها میتوان به اضطراب، وسواس، افسردگی، ترسهای مرضی و هیستری اشاره کرد. بیماران دچار اختلال شخصیت مرزی بین این ۲ گروه قرار میگیرند. درواقع آمیزهای از حالتهای ذکر شده را (به طور موقتی نه همیشه) دارند.
آنچه بهطور آشکار در همه این بیماران نمایان است، ناپایداری در خلقیات و عواطف شخصی آنهاست. این ناپایداری به گونهای است که از فرد مبتلا رفتارهای غیرقابل پیشبینی سرمیزند؛ مثلاً یک لحظه گریه میکند، ناگهان خشمگین و پرخاشگر میشود و سپس نشانههای اضطرابی یا افسردگی از خود بروز میدهد. گاهی نیز احساس پوچی و تهیبودن دارد و دنیا را بیمعنی میپندارد و اصولاً به هیچ مناسکی هم پایبند نیست. در کل انجام رفتارهای تکانهای (لحظهای) در این بیماران بسیار بالاست.
اتورنک رواننژند را انسانی میداند که وام “زندگی” را نمیپذیرد تا مجبور به پرداخت بدهی “مرگ” نشود.
پل تیلیش گفته است رواننژندی راه پرهیز از نیستی با پرهیز از هستی!
ارنست بکر نیز به نکته مشابهی اشاره کرده است: طنز بشری در این است که ژرفترین نیاز، رهایی از اضطراب مرگ و نابودی است، ولی چون خودِ زندگی برانگیزاننده این اضطراب است، ناچاریم از به تمامی زیستن ابا کنیم.
- خودزنی و خودکشی
یکی از اعمالی که مبتلایان به اختلال شخصیت مرزی به صورت تکرارشونده از خود نشان میدهند اقدام به خودزنی و خودکشی است. اقدام به خودزنی با استفاده از اجسام تیز و برنده مثل تیغ، چاقو و قمه در نواحیای مثل شکم، بازو، ساعد و عضو غیرغالب زیاد دیده میشود. مثلاً در افراد راست دست ممکن است در بازو و ساعد چپ خطوط ناشی از برش با چاقو دیده شود. آنها نه تنها از آسیب رساندن به خود احساس درد و ناراحتی نمیکنند بلکه از آن لذت هم میبرند. گاهی خون جاری شده را بو میکنند یا میلیسند. اقدام به خودکشی هم در بیماران جدیتر و تهدید به خودکشی بیشتر است. آنها با این اعمال قصد دارند تنشهای درونی خود را تخلیه کنند و از این کار احساس رضایت میکنند.
- جنون و اعتیاد
دورههای گذرای روانپریشی و علایم جنون هم در آنها دیده میشود و ممکن است بیمار دچار توهم شود، مثلاً بگوید جانوری درنده از کنارش رد شده است یا حس کند حیوانی روی بدنش راه میرود یا بوی خاصی را استشمام کند، در صورتی که هیچیک از این موارد در محیط واقعی وجود ندارند. فرد با شخصیت مرزی، شخصیتی بین روانپریشی و رواننژندی دارد. خصوصیاتی که در بالا ذکر شد مربوط به روانپریشی است. سوالی که مطرح میشود تفاوت بین این دو است و آن عبارت است از گذرابودن و کوتاه بودن افکار توهمزا در مبتلایان به شخصیت مرزی، در صورتی که در یک فرد روانپریش توهمات بسیار شدیدتر و طولانیتر است.
مصرف موادمخدر و استفاده از مشروبات الکلی در مبتلایان به اختلال شخصیت مرزی بیشتر گزارش میشود. اغلب به دنبال استعمال مواد دچار درجههایی از علایم جنون میشوند و دست به کارهای غیرعادی مثل آسیب به خود، دیگران، اموال و اشیایی که در اختیارشان است، میزنند.
- تشخیص و درمان
در اختلال شخصیت مرزی مجموعهای از اختلالات به طور همزمان یا با فاصله اندک رخ میدهد بنابراین ممکن است افتراق از بیماریهای روانی مثل افسردگی، دوقطبی، اسکیزوفرنی، پارانویید، بیشفعالی و… کمی دشوار شود ولی در علم روانپزشکی ملاکهای تشخیصیای وجود دارند که به راحتی از سایر بیماریهای روانی تمایز داده میشوند. معمولاً بیماری در سنین جوانی آشکار میشود (در خانمها بیشتر از آقایان بروز میکند) هر چه اختلال دیرتر شناسایی شود، درمان نیز پیچیدهتر و دشوارتر خواهد شد و حتی شاید زمان زیادی طول بکشد. گرچه این اختلال با افزایش سن بهبود مییابد ولی درمان نکردن آن، آثار مخرب خود را روی زندگی بیمار میگذارد. درمان انتخابی این اختلال رواندرمانی است و درمان دارویی برای مواردی است که بیمار دچار جنون آنی، افسردگی و… است. تجویز دارو هم باید تحت نظر روانپزشک باشد.
دکتر علی احمدیابهری- روانپزشک و استاد گروه روانپزشکی دانشگاه علوم پزشکی تهران-منبع: روزنامه سلامت
نشانگان کاپگراس و فرگولی
نشانگان کاپگراس و فرگولی
نشانگان یا سمپتوم کاپگراس Capgras Delusion، (توهم تشخیصی) نشانگانی روانپزشکی است که در سال ۱۹۲۳ «کاپگراس» روانپزشک فرانسوی آن را با نام Illusion des Sosies بیان کرد. ویژگی آشکار آن باور هذیانی بیمار بر این است که دیگر مردمان دوروبر او، بهراستی خودشان نیستند، بلکه جانشین آنها هستند که چونان فریبکاران نقش مردمانی را که جایگزین آنها شدهاند بازی کرده و همچون آنها رفتار میکنند. [بنا بر تعریف کتاب: Comprehensive Textbook of Psychiatry، در نشانگان کاپگراس جای یک فرد مبهم را که بیشتر یکی از کسان خانواده بیمار است، جانشینی با ویژگیهای یکسره همانند گرفته است.] در آثار علمی-تخیلی زیادی از چنین خِرَدپریشی یاد شدهاست که شاید آشناترین آنها فیلم همسران استپفورد The Stepford Wives بر پایهٔ داستانی به همین نام نوشتهٔ آیرا لوین Ira Levin است. این نشانگانِ کمیاب در زنها کمی بیشتر از مردها دیده میشود. گاهی این نشانگان را زیر پریشانیهای هذیانی دستهبندی میکنند و گاهی نیز آن را از نشانههای اسکیزوفرنی بهشمار میآورند.
شرط بایسته برای گرفتاری بدین نشانگان پریشانی در واقعیت سنجی است که برآمده از فرآیندی روانپریشی است. «کاپگراس» سرشت ویژهٔ این پندار خردپریش (هذیان) را برآمده از احساس بیگانگی و گرایش به بدگمانی و ناباوری دانست. جدا شدن اجزای دریافت و شناخت (که به خودی خود باید به یکدیگر پیوسته باشند) از هم، میتواند برآمده از عصبروانشناسی مربوط به درست کار نکردن لوب پاریتال (لوب آهیانهای) باشد. نشانگان کاپگراس را از دیدگاه روانپویشی نیز میتوان بررسید. بیمار شخص موردنظر را از خود رانده و ویژگیهای بدی را به او بر میبندد، ولی چون خود را گناهکار مییابد و گرایشهای دوگانه [مهر و کین همزمان از کسی یا پدیدهای] دارد، نمیتواند احساس خود را هشیارانه بپذیرد. از این رو آنچه را که خود به آن کس حس میکند، به جانشین او برمیخواند و پیوند میدهد که از دید بیمار فریبکاری بیش نیست و بدینگونه به آسانی و درستی میتوان آن کس را از خود راند.
فرجام این پریشانی به کارایی درمان روانپریشی بستگی دارد. این پریشانی همچون دیگر نشانههای روانی، بیشتر به درمان دارویی، دستکم تا اندازهای، پاسخ میدهد.
*****
پدرتان از راه رسیده و شما برای خوشآمدگویی به او تا دم در میروید امّا ناگهان جلوی در خشکتان میزند؛ این مرد پدر شما نیست، هرچند به نظر میرسد خیلی شبیه اوست امّا قطعاً خود او نیست. او با یک فرد غریبه جایگزین شده است. در این موقعیت میتوانید شک کنید که نکند شما به سندرم کاپگراس مبتلا هستید. سندرم کاپگراس که آن را با عنوان توهم تشخیصی هم میشناسند دقیقاً برخلاف “دژاوو” یا “آشناپنداری” Déjà vu عمل میکند. افراد مبتلا به این سندرم فکر میکنند که همسر، اعضای خانواده یا حتی حیوان خانگیشان با افراد دیگر جایگزین شدهاند. این توهّم بیشتر در افراد مبتلا به اسكیزوفرنی، آلزایمر یا دیگر آسیبهای مغزی دیده میشود.
توهم اولیه فرد در این بیماری این است كه یكی از اعضای خانواده یا دوستانش با یكی از افراد بیگانه كه از نظر ظاهر و رفتار شبیه آنهاست، جایگزین شده است. این توهمها باورهای نادرست و عجیبوغریبی است كه حتی با وجود شواهد، خلاف آن حفظ میشود. بیمار جوزف زنی 53ساله بود که فکر میکرد همسر، دختران و حتی همسایهگانش با افراد غریبهای عوض شدهاند. او در تشخیص همسر و اعضای خانوادهاش مشکلی نداشت امّا باورش بر این بود که آنها نمیتوانند همسر و خانواده او باشند، بلکه افراد دیگری هستند. بعدها روانپزشکان موارد متعددی را در نقاط مختلف جهان گزارش کردند امّا عجیبترین مورد این سندرم در سال 1386 در استان کرمان گزارش شد که درآن زن 38 سالهای كه مبتلا به اسکیزوفرنی بود، فکر میکرد نیمه پایینی بدنش با همین قسمت از بدن یکی از دوستان مونثش عوض شده است؛ به همین دلیل روانپزشکان ایرانی اختلال او را «کاپگراس ناقص» نامیدند و احتمال دادند در آینده به عنوان زیرمجموعه سندرم کاپگراس شناخته شود.
درمان فردی بهترین راه برای افراد مبتلا به سندرم کاپگراس است. تکنیکهای شناختی که شامل تست واقعیت است را میتوان مورد استفاده قرار دارد. در هر حال این سندرم اغلب با استفاده از ترکیبی از رواندرمانی و داروهای روانپزشکی درمان میشود. با توجه به نادر بودن این بیماری و جنبههای منحصربهفرد از وضعیت هر فرد، رواندرمانی باید جداگانه و فردی انجام شود. از سوی دیگر دارودرمانی به طور معمول شامل مخلوطی از داروهای آنتیسایکوتیک و داروهای ضدافسردگی است. داروهای آنتیسایکوتیك، توهم و هذیان و اضطراب فرد را کاهش میدهد، در حالی که داروهای ضدافسردگی به فرد کمک میکند با واکنشهای عاطفی ناشی از توهم کنار بیاید.
در مجموع بارزترین علامت این است که شخص معتقد است یك یا چند نفر از افرادی را كه میشناسد با افرادی شبیه خودشان جایگزین شدهاند. به طور کلی بیمار هم افراد واقعی و هم شبیه را میبیند. ضمن آنکه این حالت میتواند به حیوانات و اشیاء هم سرایت كند. این بیماری در هر دو جنس وجود دارد امّا در زنان شایعتر است. برخی بیماریها علائم مشابهی دارند؛ بنابراین پزشک در تلاش تشخیصی خود باید این بیماریها را هم در نظر بگیرد: جنون جوانی، بیماری آلزایمر، هانتیگتون، اماس، اختلالات خلقی و جنون.
بررسیها نشان میدهد مغز انسان به منظور تشخیص چهره از دو فرایند تخصصی و کاملاً جداگانه استفاده میکند؛ در فرایند اول پیامهای عصبی به مراکز بینایی در قشر مغز منتقل شده و به شناخت چهره افراد منجر میشود. سپس مسیر دوم فعال میشود که پیامها را از مرکز بینایی به مرکز دریافت و پردازش احساسات میرساند که یک قسمت کاملاً متفاوت در مجاورت سیستم لیمبیک مغز است و در فرد، احساسی از عاطفه و صمیمیت برمیانگیزد. تلفیق این دو فرایند مجزا، فرد را در تشخیص چهره موردنظر به قطعیت میرساند. اتفاقی که در سندرم کاپگراس میافتد این است که مسیر دوم آسیب میبیند و فرد بیمار تنها قادر به شناسایی چهره افراد است، بدون آنکه نسبت به آنها احساس آشنایی و نزدیکی کند.
چند نظریه درباره چگونگی این سندرم وجود دارد امّا بیشترین نظریهها درباره این بیماری از نظریات فروید اقتباس شده. فروید معتقد بود کودک بین سنین ۳ تا ۵ سالگی بهطور طبیعی نسبت به والد جنس مخالف خود امیال عاشقانهای احساس میکند. وقتی کودک هویت خودش را با والد همجنس خود تطبیق میدهد، آن امیال اولیه را به لایههای ناخودآگاه حافظه عقب میراند و در همان جا سرکوب میکند. او این مسئله را در پسران «عقده ادیپ» و در دختران «عقده الکترا» نامیده بود. امّا برخی دیگر از متخصصان نظریه فروید را فاقد اعتبار لازم میدانند و معتقدند این نظریه نمیتواند پاسخ کافی برای تمام ابعاد این بیماری پیچیده ارائه کند زیرا در انواع دیگر سندرم کاپگراس، فرد بیمار مشابه همین توهمات هذیانی را نسبت به حیوانات خانگی و حتی تصویر منعکسشده خودش در آینه بروز میدهد. اگرچه این سندرم بیشتر در افرادی با اختلالات روانی بروز میكند، امّا یكسوم از بیماران نشانههایی از ترومای سر را دارند و بسیاری دیگر از مبتلایان نیز دچار صرع و آلزایمر هستند. با این حال بیشتر پزشكان و پژوهشگران تركیبی از علل جسمی و روانی را در ایجاد این بیماری در نظر میگیرند. ممكن است یك علت عضوی منجر به ایجاد چنین حس و درنتیجه چنین سندرمی شده باشد. شاید برای افرادی كه دچار ضایعه مغزی میشوند بهروزرسانی خاطرات در مواجهه با افراد دشوار باشد و بنابراین فكر كنند كه فرد دیگری را ملاقات میكنند زیرا جایی از مغز آن ارتباطی را كه باید برقرار نمیكند. این استدلال نشان میدهد سندرم كاپگراس اختلال ادراكی یا حافظهای است. آنها این طور مثال میزنند؛ فكر كنید فایلی را در كامپیوتر ایجاد و ذخیره كردهاید. وقتی اطلاعات این فایل را میخواهید، فایل قدیمی را باز میكنید، به آن اضافه و ذخیره كرده و میبندید امّا افراد مبتلا به كاپگراس به جای اینكه به فایل قدیمی دسترسی پیدا كنند، همچنان فایل جدید را باز میكنند؛ به همین دلیل وقتی اتاق را ترك میكنید و دوباره وارد میشوید، شما فرد جدیدی هستید؛ فردی شبیه همانی كه اتاق را ترك كرد اما كمی متفاوت.
*****
سندرم کاپگراس یک وضعیت روانی است. این بیماری را به عنوان سندرم “دغل باز” یا “توهم کاپگراس” نیز میشناسند. افرادی که این سندروم را تجربه میکنند، اعتقادی غیرمنطقی دارند که کسی را که آنها میشناسند توسط یک دغل باز یا وانمود کننده جایگزین شده است. به عنوان مثال آنها ممکن است همسر خود را به عنوان متقلب و بدل همسر واقعی خود بدانند. این مسئله میتواند برای هر دو شخص متوهم و شخصی که متهم به متقلب بودن شده است، ناراحت کننده و آزاردهنده باشد. در برخی موارد، شخصی که این توهم را تجربه میکند، ممکن است یک حیوان، شی یا حتی یک خانه را به عنوان بدل (متقلب) بشناسد.
این هذیان که اشخاصی که در پیرامون فرد هستند واقعی نیستند، بلکه بدلهائی هستند که ادای مریض را درمیآورند یا شیادانی که ادای دیگران را ممکن است بخشی از سندرم اسکیزوفرنی یا اختلال مغزی باشد. با داروهای آنتیپسیکوتیک باید درمان شود. رواندرمانی در درک پویش عقیده هذیانی مفید است (مثلاً بدگمانی و بیاعتمادی به اشخاص خاص واقعی در محیط).
اغلب اوقات با بیماری آلزایمر و زوال عقل (دیوانگی) مرتبط است، هر دوی اینها حافظه را تحت تأثیر خود قرار میدهند و میتوانند احساس شما را نسبت به واقعیت تغییر دهند. اسکیزوفرنی یا روانگسیختگی، بهخصوص اسکیزوفرنی پارانوئید، میتواند موجب بروز سندرم کاپگراس شود. اسکیزوفرنی نیز احساس واقعی را تحتتأثیر قرار داده و ممکن است باعث توهم شود. در موارد نادر آسیب مغزی می تواند موجب بروز سندرم دغل باز شود. شایعترین زمان آن وقتی است که آسیب در پشت نیمکره راست مغز اتفاق می افتد؛ جایی که مغز ما تشخیص چهره افراد را انجام میدهد. همچنین افراد مبتلا به صرع ممکن است در موارد نادر، سندرم کاپگراس را تجربه کنند.
نظریههای متعددی درباره علت سندرم وجود دارد؛ برخی محققان معتقدند که سندرم دغل باز ناشی از یک مشکل در مغز مانند نحیف شدن مغز، آسیب یا اختلال عملکرد مغزی است. برخی دیگر معتقدند ترکیبی از تغییرات جسمانی و شناختی است که احساس بیارتباطی به مسائل را میکند. دیگر افراد بر این باورند که مشکلی در پردازش اطلاعات وجود دارد یا یک خطا در ادراک است که با خاطرات آسیب دیده یا گمشده در یک زمان اتفاق افتادهاند.
شرط لازم برای وقوع این سندرم اختلال در واقعیت سنجی است که در نتیجه یک فرایند پسیکوتیک بهوجود میآید. «کاپگراس» ماهیت خاص این ایلوزیون (هذیان) را با احساس غریبی و گرایش پارانوئید به سوی عدم اعتماد توجیه نمود. جدا شدن اجزاء درک و شناخت (که طبیعتاً باید به یکدیگر پیوسته باشند) از هم، ممکن است یک علت نوروفیزیولیک مربوط به اختلال عمل لوب پاریتال (لوب آهیانهای) داشته باشد.
سندرم کاپگراس را از دیدگاه روانپویائی نیز میتوان توجیه نمود. بیمار شخص موردنظر را طرد نموده و صفات بدی را به او نسبت میدهد، معهذا به علت احساس گناه و تمایلات دوگانه [یعنی عشق و نفرت نسبت به یک شخص یا یک پدیده در آن واحد]، قادر به پذیرش هشیارانه این احساس نیست. بدین ترتیب آنچه که واقعاً نسبت به شخص موردنظر احساس میشود، به بدل او منتقل میگردد که در نظر بیمار شیادی بیش نیست و طبیعتاً به راحتی و درستی میتوان او را طرد نمود.
مراقبت از کسی که مبتلا به سندرم دغل باز میشود میتواند از نظر احساسی، سخت باشد بهخصوص اگر شما به عنوان بدل یا متقلب از نظر آن فرد انتخاب شده باشید. برای کمک به کسی که مبتلا به سندرم کاپگراس است، چند راهکار برای آزمایش وجود دارد:
– با آنها بحث نکنید یا سعی نکنید آنها را اصلاح کنید.
– هر کاری میتوانید انجام دهید تا احساس امنیت کنند. اگر مطمئن نیستید که چه کاری انجام دهید، از آنها بپرسید به چه چیزی نیاز دارند.
– از احساسات آنها حمایت و تصدیق کنید.
– اگر امکان دارد، شخص “دغل باز” اتاق را ترک کند. اگر شما هستید و شما وظیفه مراقبت از او را برعهده دارید، اینکار را به شخص دیگری بسپارید.
– وارد حوزه واقعیات آنها از طریقی که امکان دارد، بشوید. این میتواند به شما کمک کند تا درک کنید چقدر این مسئله برای آنها سخت است.
آشناپنداری
آشناپنداری یا دژاوو (déjà vu) یا حالت پیشدیده حالتی از ذهن است که در آن فرد پس از دیدن صحنهای احساس میکند آن صحنه را قبلاً دیدهاست و در گذشته با آن مواجه شدهاست. روشهای علمی دژاوو را به عنوان پیشبینی یا پیشگویی رد کرده و آن را به صورت کارکرد نادرست حافظه به هنگام بازخوانی یک تجربه توضیح میدهند. گرچه اخیراً دانشمندان توضیحاتی راجع به این مسئله یافتهاند، امّا همواره این مسئله با دیده شک نگریسته میشود. این لغت ابتدا توسط روانشناس فرانسوی امیل بویراک (۱۸۵۱–۱۹۱۷) در کتاب روانشناسی آینده (L’Avenir des sciences psychiques) معرفی شد.
به نظر میرسد این حالت را بسیاری از افراد تجربه کرده باشند. در تحقیقات رسمی اعلام شد که حدود ۷۰٪ افراد حداقل یک مورد تجربه آشناپنداری را داشتهاند. اخیراً محققان توانستهاند به کمک هیپنوتیزم این حس را شبیهسازی کنند. پروفسور سوسومو تونگاوا برنده نوبل پزشکی در سال ۱۹۸۷ در مورد این پدیده میگوید: قلب مغز انسان فضایی با عنوان اسبک مغز است که در حقیقت نوعی ماشین حساب، تجسمکننده و بررسیکننده اطلاعات مربوط به حافظه است. این فضا، از مکانهایی که انسان مشاهده میکند و تجربیاتی را که کسب میکند نقشهبرداری کرده و برای استفاده در آینده بایگانی میکند. اما هنگامی که دو تجربه بسیار شبیه به هم آغاز میشوند، این نقشههای ذهنی به روشهای مختلفی تعبیر و بازخوانی میشوند.
انواع آشناپنداری: به نظر آرتور فرانک هاوزر ۳ نوع اصلی از آشناپنداری وجود دارند. به تجربه این که شخص حس میکند مطمئن است چیزی را قبلاً شنیده اما از جزئیات زمان و مکان شنیدن آن مطمئن نیست و این تردید را نیز دارد که ممکن است شنیدن این موضوع را تصور کردهباشد شنودهپنداری Déjà entendu میگویند.
علل فرضی وقوع آشناپنداری: برای این پدیده علل مختلفی وجود دارد که البته بسیاری از آنها فقط در حد فرضیه میباشند. یکی از فرضیهها در این است که هنگام انتقال اطلاعات از سمتی از مغز به سمت دیگر برای درک آنها، تأخیر بسیار کوتاهی ایجاد میشود که باعث میشود آن سمت مغز دو بار اطلاعات را دریافت کند و فرد حس میکند اتفاقی دو بار رخ دادهاست. شباهت بین محیطها نیز ممکن است علت وقوع آشناپنداری باشد. ممکن است محیطی که به آن وارد میشویم، شامل ویژگیهای مشابهی نسبت به محیط پیشین باشد و آن را در ذهنمان تداعی کند. این نظریه در سال ۲۰۰۹ مورد آزمایش نیز قرار گرفت که شامل دو عکس میشد که شباهت موضوعی نداشتند اما به طرز مشابهی گرفته شده بودند. داوطلبان پس از دیدن دو عکس احساس آشناپنداری میکردند. البته فرضیهای نیز بر این باور وجود دارد که آشناپنداری به اشتباهی در حافظه مربوط نیست. آکیرا اوکانر در یک آزمایش با گفتن یک سری از کلمات مشابه مثل تخت، بالش و رؤیا به داوطلبان سعی کرد تا حس دژاوو را در آنان برانگیزد ولی کلمه خواب را به آنان نگفت. پس از شنیدن کلمات از داوطلبان آزمایشی گرفته شد که نشان میداد داوطلبان فکر میکنند کلمه خواب را هم شنیدهاند که این یک خاطره کاذب است و حس آشناپنداری برای داوطلبان اتفاق افتاد. پس از گرفتن امآرآی از مغز افراد مشخص شد که ناحیه جلوی مغز که به تصمیمگیری مربوط است، فعال است. اوکانر بر این باور است که قسمتهای جلوی مغز خاطرات را بررسی میکنند تا از صحت آنان اطمینان حاصل کنند و در صورت تردید سیگنال میفرستند.
سندروم فرگولی Fregoli
تا به حال از کسی شنیدهاید که بگوید همه آدمها یک نفر هستند که فقط تغییر قیافه دادهاند؟ سندروم فرگولی یا توهم دوگانگی یک اختلال نادر است که در آن یک فرد بر یک اعتقاد توهمی باور دارد که افراد مختلف در حقیقت یک فرد هستند که تغییر چهره دادهاند. سندرم فرگولی ممکن است به یک ضایعه مغزی مرتبط باشد و اغلب از یک طبیعت پارانوئیدی است چرا که فرد متوهم تصور میکند، توسط شخصی که تغییر قیافه میدهد، مورد آزار و اذیت قرار میگیرد.
گرهها یا عقدههای انجمنی، مطرح کننده این مساله است که ارتباطات بیولوژِیک در مغز ممکن است اطلاعات مربوط به اشخاص دیگر را به اطلاعات فردی آشنا برای شخص، مثلاً چهره کسی که میشناسد پیوند بزند، و این دو سری موضوع مختلف را در ذهنش یکی ببیند و یکی حس کند! این نوع توهم جزو توهمات مونوتماتیک یا تکموضوعانگاری طبقهبندی میشود که شامل خودِ توهم و بخشی از سندروم توهمی اختلال تعیین هویت Delusional Misidentification Syndrome میشود. در این گروه از توهمات شخص ممکن است مردم، مکانها و اتفاقات و اشیاء مختلف را به لحاظ هویتی یکی بپندارد. مثل توهم کاپگراس که روانشناسان معتقدند مربوط میشود به اختلال در درک طبیعی چهرهها. تحقیقات نشان داده که ضربه و ضایعه در قسمتهای فرونتال و تمپروپاریتال مغز (لوب پیشانی و آهیانهای گیجگاهی چپ) میتواند سندروم فرگولی را ایجاد کند. محققی بنام فینبرگ نشان داد که آسیب قسمتهای فرونتال راست و تمپروپاریتال چپ مغز باعث نقص عمده در عمل اجرای حافظه بلافاصله بعد از آسیب میشود. آزمایشات نشان داد در این بیماران که آسیب در این قسمتها داشتند. توان تمرکزی و سرعت پردازش اطلاعات موتور بینایی نرمال است. به هر حال این بیماران زمانی که باید در کارهای نیازمند تمرکز به جزییات شرکت میکردند دچار مشکل میشدند. تستهای مربوط به توجه انتخابی شامل اهداف شنوایی نیز در این بیماران کاملاً مختل است؛ و این یعنی این آسیب دیدگان مغزی در تنظیم و کنترول و بازداری در پاسخهایشان دچار مشکل هستند. این بیماران جوابهای نادرستی را به سؤالات از لحاظ معنایی مشابه میدادند. مثلاً سبزیجات به جای میوه! مهمتر از آن آزمایشات مربوط به حافظه بینایی نشان داد که اینها به شدت در جمع آوری و طبقهبندی اطلاعات مربوط به بینایی ناتوان هستند. و بهطور کلی این بیماران آسیب دیده مغزی در بسیاری از فعالیتهای اجرایی مثل مراقبت از خود و انعطافپذیری ذهنی و استدلالهای اجتماعی ناتوان بودند.
شخصی که دچار سندرم فرگولی است، همچنین میتواند مکانها، اشیا و رویدادها را نادرست بهیاد بیاورد. این مسئله را میتوان از طریق نظریه “گرههای شرکتپذیر” توجیه کرد. گرههای انجمنی یا شرکتپذیر با یک پیوند زیستشناختی از اطلاعات افراد دیگر با یک چهره آشنا برای فرد شبیهسازی میکنند. به بیان سادهتر، ارتباطات بیولوژیک مغز میتوانند اطلاعات مربوط به افراد دیگر را به اطلاعات فردی آشنا برای بیمار تبدیل کنند ؛ این بدان معنی است بیمار هر چهره ای را که می بیند ، فردی را به یاد می آورد که می شناسد . به عبارت دیگر این سندرم را می توان سندرم بدشناسی (بدفهمی) نیز نامگذاری کرد. در این نوع توهمات، بیمار ممکن است مردم، مکانها و اشیا را بهطور نادرست شناسایی کند و یکی بپندارد؛ درست همانند سندرم کاپگراس که روانشناسان معتقدند به ضعف در تشخیص چهرهها مربوط میشود.
چرا سندروم فرگولی به وجود می آید؟
لوودوپا (Levodopa) که همچنین با نام ال دوپا ( L-DOPA ) شناخته میشود، از چندین کاتکول آمین به ویژه دوپامین، اپینفرین و نوراپینفرین تشکیل شده است. این دارو بطور معمول برای درمان بیماری پارکینسون مورد استفاده قرار میگیرد. مطالعات بالینی نشان داده است که استفاده از لوودوپا میتواند منجر به هذیان و توهمات بصری شود. در اغلب بیماران، هذیان بیشتر از توهم بود. با استفاده طولانی مدت از لوودوپا، توهمات تقریباً تمام ذهن بیمار را متوجه خود میکند. مطالعات تجربی نشان داده است که هنگامی که غلظت لوودوپا کاهش یابد، گزارشهای توهمات بیماران نیز کاهش مییابد. نتایج بهدست آمده از مطالعات نشان دهنده این است که داروهای ضد پارکینسونی یکی از علل ایجاد سندرم فرگولی است.
آسیب روانی مغز: آسیب به ناحیه راست و چپ مغز میتواند باعث ایجاد سندرم فرگولی شود. تحقیقات نشان داده است که نقص قابل توجهی در اجرا و عملکرد مغز پس از آسیب به پیشانی راست یا چپ مغز، رخ میدهد. آزمایشات انجام شده در بیماران مبتلا به آسیب مغزی نشان داد که توانایی توجه اولیه و سرعت پردازش عصبی آنها معمولا طبیعی هستند؛ با این حال هنگامی که به آنها وظایفی داده شد، بیماران خطاهای بسیاری را متحمل شدند.
داروسازی به دنبال ساخت دارویی برای درمان این سندرم است اما در حال حاضر از داروهای ضدروانپریشی در درمان فرگولی استفاده میشود. علاوه بر داروهای ضدروانپریشی، داروهای ضدانعقادی و ضدافسردگی نیز در برخی مواقع تجویز میشوند. اگر بیمار فرگولی اختلالات روانی دیگری نیز داشته باشد، درمان اغلب با استفاده از تریفلوپرازین نتیجهبخش خواهد بود.